Căutare
Căutare
Toate procedurile
Analiza detaliată
Analiza detaliată
Litotripsia extracorporeală (ESWL) este o metodă neinvazivă de tratament a calculilor urinari prin generarea undelor de şoc în afara organismului uman şi focalizarea lor pe calcul. Acesta este fragmentat în bucăţi, suficient de mici pentru a putea fi eliminate pe căile urinare normale. Această nouă tehnică a schimbat terapeutica calculilor renali. Experienţa a dovedit că ESWL-ul este o metodă sigură şi eficace, astăzi, peste 80% din calculii renali fiind trataţi prin această metodă. Primul bolnav tratat cu succes a fost pe 7 februarie 1980. Primul studiu clinic a fost realizat pe un lot de 21 de pacienţi şi a fost publicat în 1980 de către Chaussy.
Înainte să vă prezint indicațiile, contraindicațiile, efectele, cât și modul de realizare al litotripsiei extracorporeale am să încep articolul cu câteva informații despre litiaza renală sau piatrele la rinichi (așa cum mai sunt cunoscute). |
Prin litiaza renală se înţelege prezenţa în parenchimul renal sau în căile urinare de calculi (pietre) formaţi din componente cristaline încorporate într-o matrice proteică. Denumirea de litiază provine de la cuvântul grecesc „lythos” = piatră. Litiaza renală este, ca frecvenţă, a III-a boală a aparatului reno – urinar, după infecţiile urinare şi hipertrofia benignă de prostată.
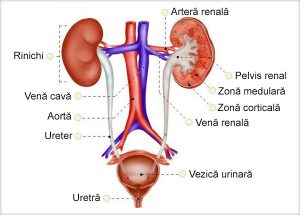
Anatomia aparatului reno – urinar (rinichi și căile urinare)
Simptomatologia în litiaza renală pot îmbrăca aspecte variate, mergând de la evoluţia asimptomatică, până la evoluţie manifestă obiectivată prin: durere, hematurie, polakiurie, infecţie urinară, insuficienţă renală şi chiar hipertensiune arterială. Variabilitatea manifestărilor clinice depinde de mai mulţi factori: starea fixă sau migratorie a calculului; gradul obstacolului şi iritaţia provocată de calcul la nivelul aparatului urinar, care generează reflexe locale şi la distanţă; mărimea, natura chimică şi localizarea calculului; prezenţa sau absenţa complicaţiilor.
Durerea este cel mai evocator simptom al litiazei renale. Ea îmbracă forme variate, de la nefralgie la colică renală. Nefralgia este definită ca durere de intensitate uşoară sau medie, surdă, suportabilă, localizată în regiunea lombară, accentuată de efort, ingestie crescută de lichide şi calmată de repaus. Nefralgia apare în cazul calculilor urinari ficşi.
Colica renală este o durere lombară, unilaterală cu caracter paroxistic, instalată brusc, cu iradiere descendentă caracteristică în hemiabdomenul ipsilateral, spre organele genitale externe şi pe faţa internă a coapsei. Durata unei colici variază de la câteva minute la câteva ore, mai rar zile şi încetează odată cu expulzarea calculului în vezică. Datorită intensităţii durerii, bolnavul este anxios, agitat şi nu prezintă poziţie antalgică. Colica renală se însoţeşte de manifestări reflexe: urinare: polakiurie şi disurie; digestive: greţuri, vărsături, distensie abdominală, tulburări de tranzit (ileus dinamic); cardiace: tahicardie, creşteri ale tensiunii arteriale mai rar hipotensiune arterială; neurologice: anxietate, iritabilitate, stare de agitaţie psiho – motorie. Colica renală apare în cazul calculilor migratori. Hematuria este provocată de traumatizarea epiteliului căilor urinare, secundar mobilizării calculului. Hematuria poate fi microscopică sau macroscopică şi uneori este singură manifestare clinică.
Febra este semn de litiază infectată. Obstrucţia determinată de prezenţa calculului generează stază în amonte cu supraadăugarea infecţiei urinare. Aceasta poate îmbrăca forme uşoare (infecţii urinare joase) sau forme grave (pielonefrită de stază, pionefroză, septicemii).
Când litiaza renală este bilaterală, sau pe rinichi unic congenital sau dobândit, ca urmare a repercursiunilor asupra parenchimului renal (distensie pielo-caliceală, reflux intraparenchimatos, infecţie urinară), există riscul instalării insuficienţei renale care în general prezintă evoluţie lentă. |
Complicaţiile evolutive ale litiazei renale sunt precoce şi tardive.
1) Complicaţii obstructive:
2) Complicaţii infecţioase:
Litiaza renală are multiple posibilităţi evolutive, de la eliminarea spontană a calculului până la complicaţii care pot ameninţa viaţa bolnavului. Un calcul poate rămâne la locul de formare în rinichi timp de luni sau chiar ani. În toată această perioadă, el îşi măreşte dimensiunile dacă anomaliile fizico – chimice care i-au dat naştere se menţin. Cel mai mult timp în rinichi persistă calculii caliciali inferiori şi cei care se formează în diverticuli pielici sau caliciali. Migrarea calculului depinde de locul de formare, de dimensiunea, forma şi suprafaţa sa. Calculii rotunzi sau ovalari, cu suprafaţă netedă şi cu un diametru mai mic de 7 mm se pot elimina spontan. Cei cu suprafaţă neregulată şi cu diametru mai mare de 7 mm, ce provoacă o reacţie intensă inflamatorie a uroteliului nu se pot elimina spontan şi evoluează spre complicaţii.
Prognosticul litiazei renale este influenţat de mai mulţi factori, variabili de la un bolnav la altul: terenul (bolile dismetabolice sau de sistem, malformaţii congenitale), vârsta, volumul şi sediul calculilor, rinichiul unic congenital sau dobândit, urostaza şi infecţia (întreţin litiaza, favorizează recidivele şi fac dificil tratamentul). Antibioticele noi cu spectru larg, care stăpânesc bine infecţia urinară şi tehnicile moderne de tratament (litotripsia extracorporeală şi nefrolitotomia percutană) au îmbunătăţit mult prognosticul litiazei renale, până nu de mult destul de reţinut.
Tratamentul profilactic se adresează subiecţilor cu risc litiazic şi constă în îndepărtarea şi corectarea tuturor factorilor litogeni. Astfel se va urmări:
Aceste măsuri profilactice nu au caracter temporar, ci ele trebuie aplicate toată viaţa.
Tratamentul curativ se adresează bolnavilor litiazici ce prezintă simptomatologia clinică şi paraclinică a acestei boli. Acesta este medical, intervențional și chirurgical.
Aceasta constă în: tratamentul litiazei renale dureroase (tratamentul colicii nefretice și tratamentul de eliminare a calculilor) și tratamentul de dizolvare a calculilor, de inhibare a creşterii lor şi de prevenire a recidivelor (prin măsuri nespecifice, comune tuturor tipurilor de litiază și măsuri specifice diferitelor tipuri de litiază).
Tratamentul colicii nefretice se realizează prin administrarea mai multor categorii de medicamente:
În timpul colicii nefretice se recomandă restricţie hidrică şi mijloace fizice de combatere a durerii: băi fierbinţi, aplicaţii locale de căldură (toate cu efecte antispastice; prin reflexele viscero – cutanate pe care le antrenează ele pot atenua sau suprima durerea în colicele mai uşoare). |
Măsuri nespecifice pentru tratamentul de fond al litiazei renale:
Măsuri specifice diferitelor tipuri de litiază:
Cu timpul, s-au înregistrat mari progrese în tratamentul litiazei renale graţie unor tehnici noi, neinvazive sau cu acţiune invazivă minimă. Puţin traumatizante, uşor suportate de către bolnav, ele permit distrugerea în situ a calculilor sau extirparea lor. Aceste tehnici sunt: litotripsia extracorporeală – ESWL (care vom discuta puțin mai jos) și Litotriţia endocorporeală: nefrolitotomie percutană – NLP şi ureteronefroscopie retrogradă.
Nefrolitotomia percutană constă în introducerea percutanată în rinichi a unui nefroscop, prin intermediul căruia calculii vor fi extraşi mecanic (cu pensă extractoare) sau vor fi dezintegraţi ultrasonic, electrohidraulic, cu laser etc. şi aspiraţi. Procedura se poate efectua şi sub anstezie locală, dar este totuşi preferată anestezia generală şi evită plaga chirurgicală, timpul de recuperare postoperatorie fiind scurtat semnificativ. În majoritatea cazurilor este necesar drenajul riniciului prin nefrostomie, metoda prezentând, totuşi, riscul hemoragiei consecutiv manevrelor transparenchimatoase. Indicaţiile acestei medode terapeutice sunt superpozabile celor pentru chirurgia deschisă.
Ureteronefroscopia retrogradă constituie o altă metodă de tratament modern, adresându-se cu precădere calculilor localizaţi în ureteral inferior. Ea constă în introducerea sub anestezie generală, a unui ureteronefroscop, flexibil sau rigid, prin vezică în ureter, putându-se ajunge până în bazinet. Calculul este extras cu ajutorul unei pense, direct, întreg sau după fragmentare. Metoda dă rezultate bune în îndepărtarea calculilor mici rezistenţi la unde de şoc, calculilor cu diametru peste 8 mm, dureroşi, ce nu pot fi controlaţi prin tratament medical sau care provoacă obstrucţii urinare febrile, precum şi în tratamentul obstrucţiei urinare ivite după litotripsie.
Astăzi, litiazele complexe, recidivate, se tratează prin metode combinate astfel încât doar 5% din pacienţi mai necesită procedee de chirurgie clasică.
Intervenţia chirurgicală clasică şi-a redus mult indicaţiile, rămânând să fie practicată numai în 5% din totalul cazurilor de litiază. Chirurgia deschisă se recomandă în cazul calculilor care nu au putut fi îndepărtaţi prin litotripsie, nefrolitotomie percutană sau ureteronefroscopie şi în cazul complicaţiilor obstructive şi infecţioase survenite după litotriopsie când compromiterea rinichiului este ireversibilă.
În ordinea frecvenţei, intervenţiile chirurgicale erau reprezentate de:
Litotripsia extracorporeală a devenit tratamentul de referinţă al litiazei urinare, peste 80 % din bolnavii litiazici beneficiind de acest procedeu.
În principiu, pot fi atacaţi toţi calculii care nu au şanse de a fi eliminaţi spontan. Calculii cu diametru mai mic de 7 mm, neobstructivi sunt supravegheaţi deoarece peste 80 % din ei sunt eliminaţi spontan. Cu precădere, indicaţia de litotripsie o reprezintă calculii mai mari de 8 mm care provoacă colici renele repetate, prost controlate prin medicaţie antalgică, calculii infectaţi sau calculii obstructivi care blochează calea urinară şi în ultimă instanţă secreţia şi excreţia rinichiului respectiv. De asemenea tratament prin litotripsie reclamă unele categorii socio- profesionale: piloţii de avion, marinarii.
Sunt trataţi cu foarte bune rezultate şi fără risc urologic calculii cu diametru mai mic de 20 mm, cu diverse compoziţii chimice cu excepţia celor de oxalat monohidrat şi cistină.
Calculii cu diametru mai mare de 20 mm, formaţi din acid uric, fosfaţi amoniaco- magnezieni sau oxalaţi dihidraţi pot fi trataţi eficace prin litotripsie extracorporeală, dar prezintă riscul unor complicaţii urologice generate de obstrucţia ureterală prin volumul mare al fragmentelor. Astfel de obstrucţii necesită intervenţie de urgenţă de drenaj prin sondă ureterală, ureteroscopie şi litotriţie ultrasonică, nefrostomie percutană.
Eficacitatea litotripsiei extracorporeale este limitată în cazul calculilor de cistină sau oxalat monohidrat pur şi în cazul calculilor cu poziţie prea înaltă sau prea joasă în tractul urinar (calcul caliceal superior pe un rinichi sus situat, calcul în ureterul iliac, calcul în malpoziţii renale joase).
Consecutiv litotriţiei extracorporeale se instalează o perioadă de 1 – 3 săptămâni în care rinichiul va fi supus unei suprasolicitări funcţionale determinate de prezenţa fragmentelor pe ureter. Până la obţinerea stării de ”stone free’’ rinichiul supus litotriţiei extracorporeale va trece printr-o perioadă de obstrucţie, uneori mai severă decât înaintea fragmentării extracorporeale. Iată de ce, în mod pradoxal această metodă minim invazivă se adresează unităţilor renale ce posedă o bună funcţionalitate şi pacienţilor cu o stare de sănătate bună.
Contraindicaţii absolute ale terapiei extracorporeale sunt următoarele:
Contraindicaţii relative ale ESWL sunt următoarele:
Hematuria şi colica renală apar frecvent consecutiv terapiei extracorporeale constituind aproape o regulă în primele 24 de ore ce urmează tratamentului. Pesistenţă mai îndelungată a durerilor de tip nefralgic sau colicative este neobişnuită, necesiând evaluarea imagistică de urgenţă a pacientului. Consecutiv terapiei extracorporeale pot apare trei tipuri de complicaţii acestea sunt: complicaţii obstructive, complicaţii infecţioase şi complicaţii hemoragice. Frecvenţa acestor complicaţii este scăzută. Patologia acestor complicaţii trebuie cunoscută atât de medicul urolog cât şi de medicul de familie în supravegherea căruia pacientul rămâne la ieşirea din spital. Aceste complicaţii pot avea în rare situaţii un caracter grav în contradicţie cu invazivitatea minimă a procedurii.
Obstrucţia căii urinare poate apare fie printr-un fragment unic fie prin mai multe fragmente ce obstruează ureterul în acest din urmă caz realizându-se împietruirea ureterului, care reprezintă o complicaţie specifică tratamentului extracorporeal. Gravitatea împietruirii ureterului depinde de urmatoarii factori:
Aceşti factori impun şi modalitatea de tratament a împietruirii ureterale. Împietruirea ureterală de gradul I neînsoţită de dilataţie importantă a căii urinare sau pielonefrită acută se va trata medicamentos. Împietruirea de gradul II după tratementul extracorporeal însoţită de dilataţia importantă a căii urinare ca şi prezenta pielonefritei obstructive impun de urgenţă nefrostomia percutanată ca prim gest terapeutic. În împietruirea de gradul III nefrostomia percutană urmată de tratamentul endoscopic sunt recomandate ca modalitate de tratament.
Fragmentele obstructive unice se pot rezolva fie prin repetarea litotripsiei extracorporeale, fie prin manipulare endoscopică.
Se pot manifeasta sub forma infecţiei urinare asimptomatice, a pielonefritei acute sau şocului toxico – septic. “Pozitivarea” uroculturii consecutiv tratamentului extracorporeal se produce prin eliberarea agenţilor patogeni prezenţi în structurile profunde ale calculului consecutiv litotriţiei. Infecţia urinară asimptomatică consecutivă litotripsiei extracorporeale va fi tratată până la sterilizarea urinii. Pielonefrita acută consecutivă tratamentului extracorporeal are un potenţial de evoluţie către forme severe favorizat de obstrucţia căii urinare. Concomitenţa obstrucţiei şi a pilonefritei impune de urgenţă deomprimarea unităţii renale prin nefrostomie. Şocul toxico – septic a apărut în observaţiile proprii la pacienţii instrumentaţi anterior litotriţiei sau în cazul pielonefritelor obstructive neglijate.
Aproape la toţi bolnavii s-a semnalat hematurie macroscopică tranzitorie, indiferent de sursa de energie folosită, rareori hematurie semnificativă clinic sau hematoame perirenale. Modificările renale, imediat după litotripsia extracorporeală au fost detectate imagistic (computer – tomograf, rezonanță magnetică nucleară), descriindu-se: hemoragii subcapsulare, colecţii lichidiene perirenale, pierderea diferenţierii dintre corticală şi medulară. Hematomul renal şi perirenal apar în cazul aplicării unui număr prea mare de unde de şoc sau a unei durate prelungite a acestora.
Există risc de aritmii cardiace induse de undele de şoc, dar se pot evita prin cuplarea aparatului la un electrocardiograf. Descărcarea electrodului litotriptorului se va face după unda R de pe electrocardiogramă, în perioada refractară a ciclului cardiac. S-a observat că litotriptoarele piezoelectrice nu generează aritmii cardiace.
Analizele de laborator relevă că în primele trei zile după şedinţele de litotripsie apar în plasmă creşteri ale diverselor enzime, ca: LDH (lactat dehidrogenaza), TGO (aspartate – aminotransferaza), CPK (creatinfosfokinaza). Aceste creşteri reflectă procese hemolitice sau miolitice induse de litotriţie. Rinichii suferă perturbări celulare dovedite de creşterea în plasmă a unor enzime marker pentru tubii renali, cum sunt: N-acetil-p-glucozaminidaza şi p-galactozidaza. Toate aceste tulburări dispar după 3 – 5 zile.
Nu este necesară o pregătire deosebită. Bolnavul este informat despre manevrele la care va fi supus, întrucât cooperarea contribuie la reuşita actului terapeutic. În prealabil, vor fi tratate infecţiile urinare şi îndepărtat excesul de gaze. Va fi examinată cu atenţie starea aparatului cardiovascular deoarece s-a observat că unii bolnavi prezintă aritmii cardiace şi puseuri hipertensive la primele descărcări ale electrozilor. Explorările paraclinice strict necesare sunt: hemoleucograma, probele de coagulare, probele de funcţie renală (uree, creatinină), sumar de urină, urocultură, EKG, RRVS, UIV, radiografie pulmonară. Se opreşte tratamentul cu anticoagulante şi aspirină înainte de ESWL cu cel puţin 3 – 7 zile.
Anestezia depinde de tipul litotriptorului. Litotriptoarele din prima generaţie (de exemplu, Dornier HM3 şi MPL 5000) foloseau anestezia generală sau rahidiană. Litotriptoarele moderne (de exemplu, Dornier, Wolf şi EDAP) necesită doar analgezice uşoare administrate oral.
Etapele în efectuarea procedurii de litotriţie sunt: poziţionarea pe masa de litotriţie, localizarea şi monitorizarea imagistică a calculului şi administrarea undelor de şoc.
Poziţia indicată pacientului pe masa de litotriţie trbuie să răspundă următoarelor reguli:
Decubitul dorsal şi cel lateral se folosesc în cazul litiazei pielice şi caliceale. În aceste două situaţii evitarea traumatizării plămânului este importantă. De asemenea evitarea interpunerii unei coaste în aceste poziţii permite monitorizarea ecografică, şi scade durerea resimăţită de pacient.
Litiaza ureterală lombară şi iliacă se tratează în decubit ventral consecutiv pregătirii tubului digestiv în scopul lipsei conţinutului aeric în momentul terapiei. Litiaza ureterală pelvină poate fi abordată atât în pronaţie cât şi în supinaţie. Pentru calculii vezicali, cei ureterali juxta – vezicali şi cei intramurali decubitul ventral ce foloseşte fereastra acustică a vezicii urinare destinse este poziţia ideală.
Majoritetea aparatelor produse în ultimii 10 ani permit localizarea atât radiologică cât şi ecografică astfel încât orice tip de calcul, oriunde plasat poate fi supus litotriţiei. Importanţa monitorizării imagistice a procedurii a dus la apariţia aparatelor cu sisteme de vizualizare în linie cu generatorul de unde. În timpul procedurii fluoroscopia trebuie folosită cât mai puţin din cauza riscului expunerii la radiaţii ionizante. Controlul fluoroscopic în timpul procedurii este totuşi necesar pentru corectarea poziţiei şi pentru sesizarea fragmentării suficiente.
Administrarea undelor de şoc trebuie să producă fragmentarea calculului cu minimum de efecte biologice secundare. Numărul şi intensitatea undelor de şoc pot fi maxime în localizarea ureterală sau vezicală şi mult mai reduse în cazul litiazei bazinetale şi caliceale atunci când rinichiul este expus efectelor secundare ale undelor de şoc. Aşa cum am precizat mai sus complicațiile litotripsiei extracorporeale depind în principal de intensitatea undelor de şoc, în aceste condiţii se poate opta pentru strategia intensităţilor mici asociate numărului mare de impulsuri în cazul pacienţilor cu risc (copii, vârstnici, hipertensivi, diabetici).
În cazul aparatelor cu arie focală mare şi care dezvoltă o presiune crescută în această arie (Dornier HM 3, Siemens Lithostar) ca şi în cazul celor ce dezvoltă o presiune importantă într-o arie redusă numărul de impulsuri trebuie să fie limitat la fel ca şi nivelul de energie ales. În cazul aparatelor cu arie focală redusă şi presiune redusă în aceasta, numărul şi intensitatea pot fi mai ridicate. În concluzie numărul şi intensitatea undelor de şoc folosite depind de localizarea litiazei şi de tipul de aparat folosit. Întotdeauna se va folosi la începutul procedurii ca şi la reluarea ei intensitatea minimă pentru a evita mişcarea pacientului.
© Copyright 2025 NewsMed - Toate drepturile rezervate.