Căutare
Căutare
Toate procedurile
Analiza detaliată
Analiza detaliată
Artrita reactivă este o boală reumatismală, manifestă predominant prin artropatie inflamatorie nesupurativă, dezvoltată la distanţă de o infecţie digestivă, genito – urinară sau stimulare antigenică. Boala apare mai frecvent la persoanele cu predispoziţie genetică, purtătoare de HLA B27. Termenul de artrită reactivă este utilizat pentru a defini inflamaţia articulară (căldură, durere şi tumefacţie) apărută după o infecţie virală, bacteriană sau oricare altă stimulare antigenică. În pofida numelui său, boala nu se limitează numai la manifestări de tip artrită, ci are un caracter sistemic.
Artrita reactivă cunoscută şi sub numele de sindrom Reiter este o boală care se exprimă prin inflamaţie cu durere articulară persistentă, de peste șase săptămâni, simptome cutaneo – mucoase, oculare, urinare şi genitale. Numele de sindrom Reiter, este un semn de omagiu adus medicului H. Reiter, care a descris pentru prima dată boala unui ofiţer german din primul război mondial, care suferea de artrită, uretrită şi conjunctivită, precedate de un episod infecţios diareic. Reiter a descris triada clasică manifestă prin: artrită, uretrită şi conjunctivită.
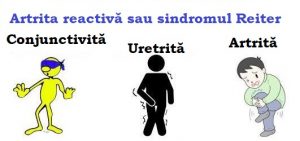
Artrita reactivă aparţine prin manifestările clinice similare cu categoriilor de boli reumatismale juvenile de tipul spondilartropatiilor seronegative care includ: spondilita ankilozantă, artrita psoriazică, artropatiile asociate cu boli inflamatorii intestinale şi alte forme de artrite juvenile idiopatice. Dar, evidenţierea cauzelor etiologice care declanşează boala în relaţie cu predispoziţia genetică şi evoluţia relativ favorabilă, o deosebeşte subtipurile de artrită juvenilă idiopatică cu care are caractere comune.
Incidenţa artritei reactive este în conexiune directă cu epidemiile produse de infecţiile intestinale cu Salmonella, Shigella sau Yersinia şi variază considerabil de la o ţară la alta, după condiţiile socio – economice. S-a demonstrat că dintre copiii care au avut o toxiinfecţie alimentară, 1 şi 2% au dezvoltat ulterior o inflamaţie articulară persistentă. În acelaşi timp, s-a dovedit că prevalenţa infecţiilor cu Chlamidia creşte incidenţa artritei reactive. Frecvenţa artritei reactive în SUA este apreciată astăzi la 3,5 cazuri / 100.000 copiii / an. Studiile au demonstrat că 1 – 3% din toţi copiii cu uretrite nespecifice au prezentat ulterior cel puţin un episod de artrită.
Artrita reactivă afectează toate grupele rasiale, dar este mai frecventă la rasa albă. Atunci când apare la rasa neagră, vom găsi o corelaţie negativă cu molecula HLA B27. Artrita reactivă afectează mai frecvent copilul mare şi în special adolescentul de sex masculin; dar poate fi întâlnită la toate vârstele începând cu perioada de sugar. Atunci când boala apare după o infecţie venerică raportul între sexul masculin şi feminin este de zece la unul, iar după o infecție gastro-intestinală este de 1 la 1.
În ceea ce priveşte etiologia artritei reactive, toate studiile sunt de acord că aceasta este de natură infecţioasă. Bacteria sau componenţii nucleici bacterieni (ARN, ADN) au fost identificaţi în lichidul sinovial sau prelevatul biotic. Germenii bacterieni asociaţi cu artrita reactivă sunt în general, digestivi sau venerici şi cuprind: Shigella flexneri, Salmonella typhimurium, Salmonella enteritidis, Streptococcus viridans, Mycoplasma pneumonia, Cyclospora, Chlamydia trachomatis, Yersinia enterocolitica şi Yersinia pseudotuberculosis. Totuşi, cauza cea mai frecventă a artritei reactive la copil o constituie infecţia cu germeni din sfera digestivă. Infecţiile cu punct de plecare respirator, produse mai frecvent de Streptococi şi Mycoplasma pneumonie, pot fi la originea artritelor reactive. Artrita reactivă poststreptococică este un termen utilizat pentru a descrie o artrită persistentă, care nu răspunde la antiinflamatoarele nesteroidiene, în cazul copilului cu o infecţie streptococică faringiană recentă.
Agenţii virali menţionaţi cel mai frecvent în conexiune cu inflamaţia articulară sunt: virusul rubeolic, virusurile hepatitice, parvovirusul tip B19 etc. Infecţia cu HIV poate produce un tablou clinic foarte variat la nivelul aparatului locomotor, de la simple artralgii până la simptome cu o gravitate deosebită. Cea mai frecventă manifestare musculo – sheletală la bolnavii infectaţi cu HIV este artrita reactivă cu evoluţie spre spondilartropatie ankilozantă. Sindromul Reiter se poate întâlni la 11% dintre pacienţii infectaţi cu HIV. Implicarea articulară de tip spondilartropatie şi a pielii (manifestări psoriaziforme) sunt aspectele clinice caracteristice pentru infecţia HIV avansată.
Factorii genetici joacă un rol foarte important în susceptibilitatea faţă de această boală, pentru că un procent de 65 până la 96% din cazurile cu artrită reactivă sunt purtătorii moleculei HLA B27. În patogenia artritelor reactive a fost identificate unele perturbări ale imunităţii mediate celular, cât şi ale imunităţii umorale; totodată sunt implicaţi şi alţi factori, antigenul HLA B27 joacă un rol foarte interesant în dezvoltarea acestei boli.
Manifestările la debut cuprind semne cu caracter general uşoare cum ar fi: stare de indispoziţie, oboseală, inapetenţă, febră, la care se adaugă cele musculo – scheletale (mialgii, inflamaţie articulară asimetrică, dureri lombare cu iradiere în regiunea fesieră sau a coapselor). Simptomele bolii de bază apar în mod obişnuit pe parcursul a 1 – 2 săptămâni şi numai ocazional după 3 – 4 săptămâni, de la un episod de uretrită / cervicită, diaree sau stimulare antigenică. Triada clasică completă – artrită, uretrită, conjunctivită este întâlnită numai la 35% din cazuri, restul au o exprimare variabilă.
Anamneza şi examenul fizic complet relevă heterogenitatea manifestărilor clinice pe care le putem grupa în următoarele categorii de simptome:
Diagnosticul clinic de artrită reactivă este susţinut de cele 4 afectări majore: artrită, entezită, conjunctivită şi leziuni cutaneo – mucoase. Pentru diagnosticul de artrită reactivă, nu există nici un test sau marker paraclinic specific. În vederea susţinerii diagnosticului pozitiv, s-a propus un scor clinic care trebuie să cuprindă două sau mai multe simptome (obligatoriu unul să fie din sistemul musculo – scheletal) după cum urmează:
În cadrul diagnosticului diferenţial trebuie să excludem afecţiunile de tipul spondilartropatiei Reiter – like şi alte entităţi cu simptomatologie similară: entezita în raport cu artrita, bolile inflamatorii cronice intestinale (boala Crohn, rectocolita ulcero – hemoragică), formele de artrită juvenilă idiopatică, boala Lyme, reumatismul articular acut, artrita septică, tenosinovitele şi tendonitele, conjunctivita, irita, uveita, gonoreea, sifilisul, sarcoidoza, alte artrite reactive şi spondilartropatii juvenile.
Dacă simptomele nu cauzează un disconfort prea mare, cel mai bine este ca medicaţia să fie evitată, deoarece boala nu are un tratament specific. Tratamentul medicamentos al artritei reactive poate fi împărţit în două categorii: în primul rând, antibioticele – pentru a trata infecţia iniţială declanşatoare, dacă aceasta persistă; în al doilea rând, terapia simptomatică şi patogenică.
În infecţia tractului gastrointestinal, căilor aeriene superioare sau tractului genital, sunt necesare antibiotice pe cale orală timp de 7 – 10 zile, sau mai mult. La copilul cu vârsta mai mare de 8 ani, se foloseşte Doxicilina (Vibramicina) în doză de 2 – 5 mg / kg / zi, per os, divizat în două prize, fără a depăşi 200 mg / zi.
Medicamentele antiinflamatoare nesteroidiene formează baza terapiei, pentru că reduc inflamaţia şi permit astfel, o mai bună recuperare locomotorie. Indometacin (Indocid) se administrează la copilul peste vârsta de 12 ani, în doză de 1 – 2 mg / kg / zi, per os, divizat în două prize; cu totul excepţional, se administrează 4 mg / kg / zi, fără a se depăşi 150 – 200 mg/zi. Meloxicam (Movalis) este un inhibitor selectiv de COX2, care se va administra la pacienţii cu simptome gastro – intestinale sau renale, în doză de 0.15 – 0.3 mg, până la 15 mg / zi. Familia şi copilul mare trebuie consiliaţi pentru complianţa la terapia cu AINS (antiinflamatorii nesterodiene) care poate controla durerea.
Terapia fizică şi ocupaţională trebuie iniţiate precoce, începând cu bolnavii imobilizaţi temporar la pat şi ulterior, continuată în săli speciale.
Tratamentul leziunilor oculare se va realiza prin administrarea de corticosteroizi sub formă de picături, injecţii subconjunctivale, sau pe cale sistemică în cazurile severe, la care se asociază şi midriatice. Administrarea empirică de antibiotice de tipul Eritromicinei oculare poate să prevină sau să stăpânească o infecţie conjunctivală sau corneană. Leziunile de la nivelul pielii cum ar fi: keratoderma blenoragica, balanita circinată se tratează cu corticosteroizi (Hidrocortizon valerat – Cortaid, Dermacort, Wetcort), iar manifestările dermatologice uşoare se vor folosi agenţi keratinolitici, cum ar fi: acidul salicilic mentolat, sau; în cazurile severe, bolnavul va primi retinoizi sau Metotrexat.
Formele foarte severe ale artritei reactive pot impune gesturi chirurgicale precum: sinovectomia prin artroscopie; iar, după terminarea creşterii, artroplastia (proteză totală de şold) în caz de distrucţie articulară importantă.
Evoluţia şi prognosticul artritei reactive sunt, în general, bune. Durata de evoluţie a bolii variază de la câteva zile, la câteva săptămâni. Chiar pacienţii cu forme severe de boală, obligaţi să rămână la pat, pot să spere în recuperarea totală. Studiile menţionează că 60% din cazuri intră în remisiune, 15% prezintă recăderi, 25% au artrită persistentă – dintre care un procent redus cu pelvispondilită. Trebuie să menţionăm că recurenţele sunt frecvente şi ele pot fi triggerate de noi episoade infecţioase, sau de factori de stres nespecifici. Perioada asimptomatică dintre recurenţe poate să dureze câţiva ani, dar niciodată nu vom şti când artrita reactivă va reveni.
© Copyright 2025 NewsMed - Toate drepturile rezervate.