Boala infalamatorie pelvina (BIP) este o infecţie o tractului genital feminin. În general, boala inflamatorie pelvina este produsă de bacterii transmise pe cale sexuală. Aceste bacterii colonizează la început vaginul, ca apoi să urce până la nivelul uterului, trompelor uterine sau ovarelor.
Boala inflamatorie pelvina este una din cele mai importante afecţiuni cauzatoare de durere pelvină, infertilitate, sarcini extrauterine sau abcese la nivel genital.
În marea majoritate a cazurilor boala inflamatorie pelvina nu are semne sau simptome care să îi trădeze apariţia. Din acest motiv multe persoane nu îşi dau seama de existenţa ei şi nu urmează nici un tratament. Diagnosticul pentru boala inflamatorie pelvina poate să fie pus tardiv, atunci când femeile se vor confrunta cu probleme de fertilitate sau vor dezvolta durere pelvină cronică.
Simptome întâlnite în boala inflamatorie pelvină
Printre semnele şi simptomele de boală inflamatorie pelvină se numără:
- Durere pelvină sau în abdomenul inferior
- Scurgeri vaginale urât mirositoare
- Sângerare uterină anormală, mai ales între ciclurile menstruale
- Sângerare sau durere în timpul actului sexual
- Febră însoţită sau nu de frisoane
- Dificultăţi sau durere în timpul micţiunii.
Boala inflamatorie pelvină poate să ducă la apariţia unor semne sau simptome uşoare, putând fi chiar asimptomatică. Episoadele de febră înaltă cu frison sunt de obicei asociate cu BIP determinată de gonococ.
Cele mai importante cauze pentru boala inflamatorie pelvină
O femeie poate să dezvolte BIP în momentul în care bacteriile ascensionează de la nivelul vaginului către tractul genital superior. Diverşi germeni sunt incriminaţi în apariţia BIP, dar de departe cele mai des întâlnite bacterii sunt gonococul şi chlamydia. Aceste bacterii sunt dobândite de obicei în urma unor contacte sexuale neprotejate.
BIP nu este cauzată doar de bolile cu transmitere sexuală, mai rar, bacteriile prezente în mod normal la nivelul vaginului pot să pătrundă în tractul genital superior atunci când bariera creată de cervix este afectată, ca de exemplu după naştere, pierderi de sarcină sau avort. O altă cauză a ascensionării bacteriilor este reprezentată de dusurile vaginale, bacteriile fiind mobilizate o dată cu fluxul de apă.
Factori de risc pentru boala inflamatorie pelvină
Numerosi factori au fost asociaţi cu creşterea riscului pentru boala inflamatorie pelvină.
- Inceperea vieţii sexuale la vârste fragede
- Multiplii parteneri sexuali
- A fi într-o relaţie de natură sexuală cu o persoană ce are mai mulţi parteneri sexuali
- Sexul neprotejat
- Duşurile intravaginale – ele pot să perturbe echilibrul bacterilor de la nivelul vaginului, să împingă bacteriile spre tractul genital superior sau să mascheze semnele şi simptomele de BIP
- Istoric de boală inflamatorie pelvină sau de infecţii cu transmitere sexuală.
Mult timp dispozitivele anticoncepţionale intrauterine au fost asociate cu o creştere a riscului de boală inflamatorie pelvină. Conform mayoclinic.org, riscul ca aceste dispozitive intrauterine să determine boala inflamatorie pelvină este mai mare în primele trei săptămâni de la inserţie, ulterior riscul fiind asemănător cu cel al populaţiei generale. De asemenea, riscul de BIP în urma inserţiei dispozitivelor intrauterine poate fi scăzut prin testarea de boli cu transmitere sexuală înaintea inserţiei dispozitivului.
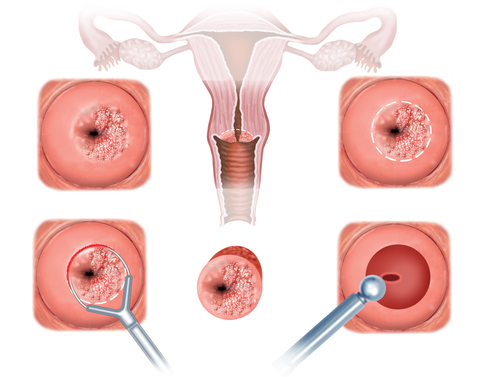
Diagnosticul de BIP
Nu există teste specifice pentru diagnosticul BIP. În general diagnosticul se bazează pe corelarea anamnezei cu examenul clinic şi investigaţiile paraclinice. Medicul poate să recomande efectuarea următoarelor investigaţii:
- Test pentru bolile cu transmitere sexuale (mai ales gonococ sau chlamydia)
- Urocultură (infecţiile urinare reprezintă o altă cauză importantă a durerii pelvine)
- Ecografie abdomino-pelvină sau alte examene imagistice.
Trebuie menţionat că un test Babeş-Papanicolau nu este folosit pentru diagnosticarea BIP.
Un diagnostic precoce al BIP reprezintă singura variantă pentru evitarea apariţiei complicaţiilor. BIP este tratabilă şi curabilă, dar în urma tratamentului,distrugerile nu mai pot fi reparate. Cu cât diagnosticul este mai tardiv, cu atat daunele asupra aparatului reproducător sunt mai mari.
Tratament
Medicul specialist este cel ce recomandă antibioticele necesare pentru tratarea BIP. În marea majoritate a cazurilor, medicii vor recomanda mai mult de un antibiotic, pentru a acoperi un spectru mai larg de germeni, aşa că acest lucru nu reprezintă un motiv de îngrijorare.
Este foarte probabil ca în urma tratamentului, încă de la primele doze simptomele să dispară, dar pentru ca BIP sa fie vindecată tratamentul trebuie urmat până la capăt. Este recomandată efectuarea unei noi vizite la doctor la două-trei zile de la începerea tratamentului pentru a verifica eficienţa tratamentului. De asemenea parterul sexual trebuie şi el să fie tratat pentru a preveni reinfecţiile. O dată vindecată, în urma unei noi boli cu transmitere sexuală, BIP poate să reapară.
Uneori este necesar ca tratamentul să fie efectuat în spital, mai ales daca au apărut abcese ovariene sau tubare în evoluţia BIP, dacă tratamentul oral nu a dat roade sau dacă este necesară administrarea intravenoasă de medicamente. În cazuri severe, când simptomele sunt persistente şi nu se remit în ciuda tratamentului sau când există formaţiuni pelvine de mari dimensiuni poate să fie necesară efectuarea unei intervenţii chirurgicale.
Complicaţii
Netratată, boala inflamatorie pelvină poate să conducă la apariţia colecţiilor lichidiene infectate, abceselor la nivelul trompelor uterine, cu apariţia cicatricilor.
Cele mai redutabile complicaţii sunt determinate de:
· Sarcini extrauterine – Boala inflamatorie pelvină este una din cauzele majore ale apariţiei sarcinilor extrauterine. Ţesutul cicatricial apărut în urma inflamaţiei cronice împiedică oul fertilizat să traverseze trompele uterine, împiedicându-l să se fixeze la nivelul uterului şi forţându-l să se nideze la nivelul trompelor uterine, peritoneului sau ovarului. Sarcinile extrauterine reprezintă o complicaţie ameninţătoare de viaţă ce necesită asistenţă medicală imediată. Şansele de apariţie ale unei sarcini extrauterine sunt de 6 ori mai mari la pacientele cu BIP faţă de cele ce nu au suferit niciodată de BIP.
· Inferilitate – Boala inflamatorie pelvină poate să lezeze sistemul reproducător generând infertilitate. Cu cât există mai multe episoade netratate de inflamaţie, cu atât riscul este mai mare. Întârzierea tratamentului bolii inflamatorii pelvine poate să crească dramatic riscul de infertilitate . Aproximativ 1 din 8 femei cu BIP va întâmpina dificultăţi în obţinerea unei sarcini, şansele obţinerii unei sarcini fiind cu atat mai mici cu cât numărul episoadelor de BIP este mai mare.
· Durere cronică pelvină – BIP poate să genereze durere pelvină pe durată îndelungată, luni sau ani de zile. Prezenţa cicatriciilor la nivelul trompelor uterine sau a altor organe pelvice poate să conducă la apariţia unor episoade de durere pelvină în timpul actului sexual sau în timpul ovulaţiei.
· Abcese tubo-ovariene – BIP poate să ducă la apariţia colecţiilor la nivelul trompelor uterine, iar lăsată netratată poate să conducă la apariţia unor infecţii ameninţătoare de viaţă. Abcesele se pot sparge, dând naştere unor complicaţii grave precum peritonita sau sepsisul.
Prevenţia bolii inflamatorii pelvine
Uneori prevenţia BIP este aproape imposibilă, având în vedere că boala nu este legată numai de bolile cu transmitere sexuală. Totuşi, orice femeie îşi poate scădea şansele de apariţie a BIP prin respectarea următorilor paşi:
- Safe sex – folosirea prezervativului de fiecare dată, limitarea numărului de parteneri sexuali şi investigarea istoricului sexual al partenerului reprezintă principii importante pentru menţinerea sănătăţii aparatului reproducător.
- Testarea periodică – persoanele active sexual ar trebui să se testeze periodic pentru infecţiile cu transmitere sexuală. Testarea pentru chlamydia se recomandă a se efectua anual.
- Testarea partenerului – în cazul în care o persoană este diagnosticată cu BIP, este foarte importantă testarea partenerului sau partenerilor sexuali pentru a preveni răspândirea bolilor cu transmitere sexuală.
- Implicarea în relaţii monogame – atâta timp cât ambii parteneri nu sunt purtătorii unor infecţii transmise pe cale sexuală şi nu au alţi parteneri, ei nu au de unde să se infectateze cu bacterii ce determină BIP.
- Evitarea duşurilor vaginale – duşurile vaginale distrug balanţa bacteriană de la nivelul vaginului şi ajută ascensionarea bacteriilor crescând riscul pentru apariţia BIP.
- Evitarea alcoolului şi drogurilor – abuzul de alcool şi consumul de droguri sunt mai frecvent asociate cu un comportament mai riscant şi cu creşterea riscului de dobândirea a infecţiilor cu transmitere sexuală.
- O discuţie deschisă cu medicul specialist în obstetrică-ginecologie este eficientă în ceea ce priveşte stabilirea unei strategii optime de prevenţie.
Aceşti paşi sunt utili mai ales daca sunt utilizaţi împreună. De asemenea nu trebuie uitat că infecţiile cu transmitere sexuală nu se transmit doar in urma relaţiilor heterosexuale.
Când ar trebui să mergi la doctor?
Ar trebui să îţi consulţi doctorul sau să cauţi asistenţă medicală de urgenţă dacă apar următoarele semne sau simptome:
- Durere severă în abdomenul inferior
- Greaţă şi vărsături, însoţite de o stare generală de rău
- Febră mai mare de 38°
- Secreţii vaginale deranjante, urât mirositoare şi abundente.
În cazul în care simptomele persistă, dar nu sunt severe, este recomadată consultarea cât mai curând a medicului. Secreţiile vaginale urât mirositoare, durerile în timpul urinatului sau sângerarea între ciclurile menstruale sunt simptome puternic asociate cu bolile cu transmitere sexuală. Dacă apar aceste simptome, atunci ar fi cel mai indicat să nu mai faceţi sex şi să consultaţi cât mai repede un medic. Un tratament prompt al bolilor cu transmitere sexuală reprezintă una din cele mai importante modalităţi de a preîntâmpina boala inflamatorie pelvină.