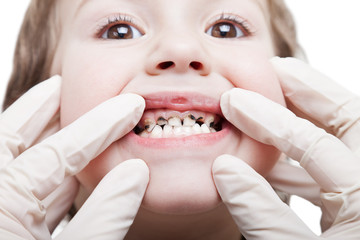
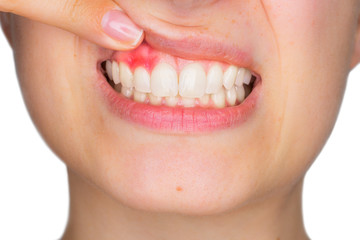
Parodontita este o inflamație a parodonțiului, adică țesuturile suport ale dintelui: gingia, cimentul, ligamentul alveolar-dentar și osul alveolar. Ca și gingivita, parodontita este o formă de boală parodontală. Aceasta este cauzată de bacterii care au fost lăsate să se acumuleze pe dinți și gingii. Pe măsură ce parodontita progresează, oasele și dinții pot fi distruși. Parodontita este diagnosticată prin examinarea clinică combinată cu radiografia dentară adiacentă. Cu toate acestea, dacă parodontita este tratată timpuriu și este menținută igiena orală adecvată, deteriorarea dinților poate fi oprită.
Etiopatogenia parodontitei
Cavitatea bucală este colonizată de peste 700 de specii diferite de bacterii, dintre care majoritatea sunt complet inofensive și trăiesc „în armonie” cu gazda lor. Parodontita este cauzată de bacteriile din placa dentară. Placa este substanța lipicioasă care se formează pe dinți imediat după ce ați spălat-o. Într-un efort de “a scăpa” de bacterii, celulele sistemului imunitar eliberează substanțe care inflamează și afectează gingiile, ligamentul parodontal sau osul alveolar. Acest lucru duce la umflarea gingiilor, un semn de gingivită (cel mai timpuriu stadiu al parodontitei). Deteriorările cauzate de parodontită pot provoca pierderea dinților. Acesta este un semn al parodontitei severe (stadiul avansat al bolii). Puteți preveni boala parodontală prin practicarea unei bune igiene orale și vizitarea regulată a medicului dentist. Majoritatea persoanelor ar trebui să vadă medicul dentist aproximativ o dată la șase luni. Dar, dacă aveți deja boli de gingii, este posibil să fiți nevoiți să vizitați mai des.
Pătrunderea zilnică și folosirea aței dentare, atunci când este făcută corect, vă pot ajuta să îndepărtați cea mai mare parte a plăcii din dinți. Curățările profesionale de către medicul dentist va menține placa sub control în locuri care sunt mai greu pentru o periuță de dinți sau ață pentru a ajunge.
În cazul în care igiena orală scade sau săriți peste vizite stomatologice, placa se acumulează pe dinți. În cele din urmă, se răspândește sub linia gingiilor. Bacteriile sunt protejate acolo deoarece periuța de dinți nu le poate atinge. Dacă placa nu este îndepărtată, bacteria va continua să se înmulțească. Inflamația gingiei se poate agrava.
Acumularea plăcii sub gingia face ca gingiile să devină inflamate. Pe măsură ce gingiile se umflă, se detașează de dinte. Acest proces formează un spațiu sau „buzunar”, între dinte și gumă. Bacteriile pot crește rapid în buzunare. Acest lucru încurajează acumularea de plăci suplimentare. Dacă este lăsată netratată, parodontita poate distruge ligamentul parodontal și osul alveolar, structurile care susțin dinții. Un alt motiv pentru a îndepărta cu promptitudine placa este că, în timp, devine întărit sau calcificat și se transformă în calcul. Acest lucru este numit în mod obișnuit tartru. Chiar și mai multă placă se atașează calculului, deoarece este o suprafață mai rugoasă decât smaltul dintelui. Este și mai rugoasă decât cimentul, un strat care acoperă rădăcina dintelui. Calculul și placa se acumulează în straturi. Folosirea unei pastă de dinți pentru controlul tartrului poate încetini acumularea de calcul în jurul dinților.
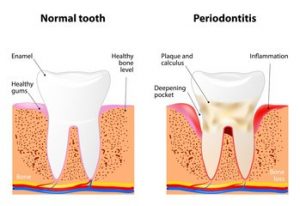
Modificările din parodontită comparativ cu dintele sănătos
Factorii de risc pentru parodontită
Există o serie de factori care vă sporește șansa de a dezvolta parodontita și a face mai multe șanse de a progresa. Factorii de risc cunoscuți includ: vârsta înaintată, stresul, restaurare dentară necorespunzătoare, prezența tartrului, malnutriție, unele boli sistemice cum ar fi diabetul zaharat, boli în care se administrează imunosupresoare și cel mai important factor de risc – fumatul.
Fumătorii sunt mult mai predispuși să dezvolte parodontită comparativ cu nefumătorii. Tratamentele parodontale sunt mai puțin favorabile fumătorilor comparativ cu nefumătorilor din cauza unei vindecări mai slabe. Parodontita progresează mult mai rapid, cu pierderi dinte mai rapide la fumători. Din cazurile de parodontită care nu răspund la tratament, aproximativ 90% sunt la fumători.
Tabloul clinic din parodontita
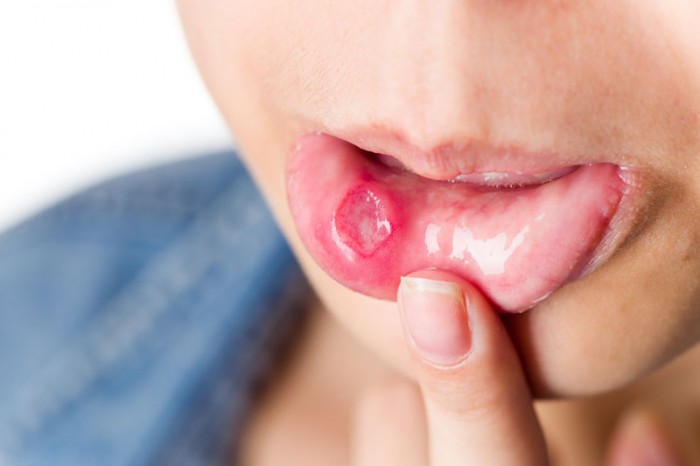
Parodontita întotdeauna începe cu inflamația gingiilor, cunoscut sub numele de gingivită. Acest lucru nu este întotdeauna ușor de recunoscut, dar unul dintre primele semne despre care ați putea fi conștient este sângerarea din gingii atunci când vă periați dinții. Gingiile pot arăta roșii și umflate și s-ar putea să observați un strat decolorat de placă bacteriană pe dinți.
Lăsată netratată, gingivita poate progresa la parodontită, adesea fără semne evidente pentru a vă alerta. Cu toate acestea, unele modificări pe care le-ați putea prezenta în timp includ:
- creșterea sângerării din gingii, care poate fi provocată prin periere sau mâncare sau chiar spontană; sângerarea de la gingii poate fi mai puțin observabilă la fumători, datorită efectului nicotinei asupra vaselor de sânge, astfel încât procesul bolii poate fi mascat;
- respiratie urât mirositoare;
- modificări ale poziționării dinților în cavitatea bucală;
- posibil durere.
De multe ori că prezența parodontitei nu este recunoscută de un pacient până la vârsta de 40 sau 50 de ani, moment în care s-ar putea produce o mare parte a daunelor. Cu toate acestea, un medic stomatolog este capabil să detecteze semne precoce ale bolii într-un stadiu mult mai devreme în timpul unei examinări de rutină (de aceea este foarte importantă vizita la medicul dentist cel puțin o data pe an).
Diagnosticul de parodontita
- anamneză și istoricul medical pentru a identifica eventualii factori de risc care ar putea contribui la apariția și dezvoltarea parodontitei, cum ar fi fumatul sau luarea anumitor medicamente sau anumite boli;
- examenul cavității bucale pentru a căuta placa bacteriană și tartru și verificarea pentru sângerări;
- măsurarea adâncimii buzunarului dintre gingie și dinți prin plasarea unei sonde dentare, sub gingia, de obicei în mai multe locuri din gură; într-o gură sănătoasă, adâncimea buzunarului este de obicei între 1 și 3 mm; buzunarele mai adânci de 4 mm pot indica parodontită; buzunare mai adânci de 6 mm nu pot fi curățate bine;
- radiografia dentară pentru a verifica pierderea osoasă în zonele în care medicul dentist identifică adâncimi ale buzunarelor mai mari comparativ cu adâncimea buzunarului într-o gură sănătoasă.
Tratamentul în parodontita
Cu o evaluare și un tratament atent este posibilă oprirea completă a progresului parodontitei. Cheia succesului este eliminarea plăcii bacteriene care declanșează procesul bolii și stabilirea unor practici excelente de igienă orală. Scopul fazei de igienă orală a tratamentului este reducerea numărului de bacterii din gură și prin urmare, reducerea nivelului de inflamație. Medicul dentist vă va explica mai întâi cauzele parodontitei și vă va spune cum să vă păstrați dinții și gingiile curate.
a) Curațarea profesională
Toate depozitele moi vor fi îndepărtate din zonele accesibile ale dinților, iar dinții lustruiți și tratați cu fluor. În funcție de îmbunătățirea observată în controlul plăcilor și sănătatea gingiilor, se pot efectua instrucțiuni și curățenie ulterior în vizitele ulterioare. Următorul pas ar fi ca medicul dentist să elimine toate depozitele bacteriene și tartrul de pe suprafețele radiculare și buzunarele gingivale.
b) Terapia cu antibiotice
În unele cazuri, cu sau fără evaluare microbiologică, antibioticele sunt prescrise pentru a face față infecțiilor cu gumă activă sau persistentă care nu au răspuns măsurilor de igienă orală.
c) Tratamentul chirurgical
Uneori se efectuează o procedură chirurgicală pentru a curăța bacteriile din placă și depozitele care se află sub gingie în buzunarele parodontale și pe suprafețele rădăcinilor la furcații (unde rădăcinile se deosebesc). Aceste zone sunt inaccesibile pentru perii, iar atașamentul și inflamația persistă în aceste locuri, atâta timp cât bacteriilor le este permis să le colonizeze. Sub anestezie locală, guma este îndepărtată și suprafețele rădăcinii sunt curățate în vederea directă pentru a se asigura că toate bacteriile sunt îndepărtate. Uneori, este posibilă tratarea pierderii osoase în același timp cu ajutorul unui tratament special de regenerare. La sfârșitul procedurii, gingiile sunt suturate în loc în jurul dinților.
Succesul pe termen lung al tratamentului parodontal depinde atât de propriile eforturi, de igiena orală adecvată, cât și de cele ale medicului dentist care vă oferă îngrijirea regulată și evaluarea continuă. |
După ce prima fază a tratamentului a fost finalizată, medicul dentist va trebui să revizuiască starea gingiilor la intervale regulate pentru a verifica dacă inflamația a fost oprită. Frecvența programărilor de urmărire va depinde de gravitatea bolii și de riscul individual de progresie a bolii. De obicei, vizitele de urmărire sunt programate pentru fiecare trei până la șase luni. De foarte multe ori, tratamentul parodontitei necesită și asocierea de tratamente din sfera altor ramuri ale medicinii dentare, precum: aparat dentar (aparat dentar de la Citydent), chirurgie sau estetică dentară. Tratamentul parodontal de succes necesită o cooperare deplină în ceea ce privește practicile zilnice de igienă orală și participarea la controale stomatologice regulate.
Profilaxia în parodontita
Dezvoltarea gingivitei și a parodontitei poate fi împiedicată prin adoptarea unor obiceiuri de igienă orală aprofundate, alături de examinări și sprijin profesional periodic. Elementele de bază ale unui bun regim de igienă orală sunt:
- curățarea suprafețelor de mestecat și a părților laterale ale dinților de două ori pe zi, cu o periuță de dinți (de dimensiuni adecvate și în stare bună) și pastă de dinți.
- curățarea spațiilor dintre dinți în care părul periuței de dinți nu poate ajunge, utilizând fie atașarea dentară, fie o perie interdentară, în funcție de dimensiunea spațiului; acest lucru ar trebui să se facă o dată pe zi;
- ața dentară trebuie folosită acolo unde dinții sunt aproape împreună, cu un spațiu mic sau inexistent între ei, în timp ce periile interdentare sunt potrivite pentru goluri mai mari; o atenție deosebită trebuie acordată pentru curățarea temeinică a dinților strâmbi sau aglomerați sau în jurul umpluturilor, coroanelor și protezelor, deoarece placa se acumulează ușor în aceste locuri și accesul poate fi limitat.
- apa de gură este un supliment util pentru periaj, deoarece inhibă creșterea bacteriilor și atenuează schimbările inflamatorii; acestea ar trebui să fie utilizate după periaj pe dinți.
- dacă în urma unei tehnici de curățare necorespunzătoare sunt lăsate zăcăminte pe dinți, acestea vor deveni mineralizate și se vor transforma în depozite fixe (calcul, cunoscute sub numele de tartru) care nu pot fi îndepărtate cu o periuță de dinți; medicul dentist va identifica aceste depozite cu tartru în timpul inspecției dentare obișnuite și le va îndepărta; după îndepărtarea depozitelor, dinții sunt lustruiți cu paste speciale și cupe pentru a crea o suprafață netedă, care este mai puțin probabil să acumuleze plăci.

Mai bine previi o parodontită decât să o tratezi!!