Fibrilația atrială este una din cele mai frecvente și mai importante aritmii cardiace. Prevalența fibrilației atriale este estimată în SUA la aproximativ 2 milioane de pacienți.
Fibrilația atrială se insoțește de creșterea riscului de apariție a accidentelor cardioembolice, în special a accidentelor vasculare cerebrale ( AVC ). Riscul apariției accidentelor vasculare cerebrale crește cu vârsta, fibrilația atrială fiind unul din cei mai importanți factori de risc pentru apariția accidentelor vasculare cerebrale la pacienții peste 75 de ani.
Marea majoritate a accidentelor vasculare cerebrale apărute la pacienții cu fibrilație atrială sunt accidente vasculare cerebrale ischemice. Accidentele cerebrale reprezintă una din cele mai importante cauze ale apariției dizabilităţilor la nivel global.
Cauzele apariției accidentelor vasculare cerebrale la pacienţii cu fibrilaţie atrială
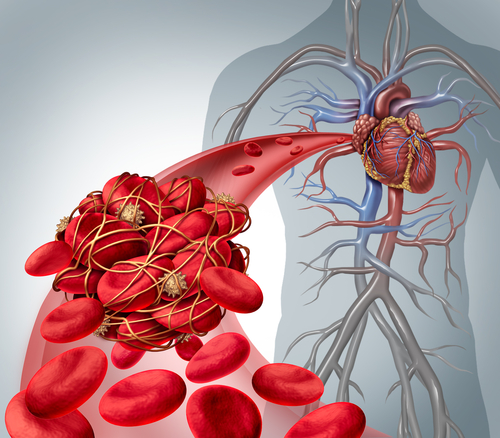
Principalul mecanism responsabil pentru apariţia accidentelor vasculare ischemice la pacienţii cu fibrilaţie atrială este reprezentat de embolismul cardiac secundar stazei sângelui la nivelul atriilor. În fibrilaţia atrială apar potenţiale de acţiune anarhice. Din acest motiv atriile nu se mai contractă ritmic, sângele stagnând la nivelul lor. Staza sângelui la nivel atrial determină apariţia trombilor , adică a cheagurilor de sânge. Procesul de formare al trombilor se numeşte trombogeneză. La pacienţii cu fibrilaţie atrială, trombogeneza este strâns legată de scăderea cantităţii de sânge pompate de atrii. În cadrul accidentelor vasculare cerebrale ischemice, acestea sunt determinate aproape exclusiv de trombi formaţi la nivelul atriului stâng. Desigur, există excepţii, ca de exemplu existenţa unei comunicări între atrii ce permite trombilor să treacă dintr-un atriu în celălalt.
O altă cauză a apariției accidentelor vasculare la pacienţii cu fibrilaţie atrială este reprezentată de existenţa aterosclerozei la nivelul vaselor mari concomitent cu existenţa anomaliilor valvulare. Având în vedere că persoanele cu fibrilaţie atrială sunt în general persoane vârstnice cu diverse afecţiuni asociate, precum diabet zaharat, hipertensiune arterială, boală cronică de rinichi, este de înţeles faptul că ei suferă şi de ateroscelroză.
Cauzele apariţiei ischemiei vasculare periferice la pacienţii cu fibrilaţie atrială
Pacienţii cu fibrilaţie atrială pot prezenta episoade de ischemie vasculară periferică. Cauzele ei sunt aceleaşi ca în cazul accidentelor vasculare cerebrale, repsectiv mobilizarea trombilor formaţi la nivelul atriilor. Aceşti trombi pot ajunge la nivelul arterelor membrelor sau la nivelul arterelor mezenterice (mai rar)
Ischemia debutează cu o durere atroce la nivelul membrului afectat ce va deveni rece şi palid. Ulterior sensibilitatea la nivelul membrului va fi afectată, cu apariţia paresteziilor, a unei senzaţii de amorţeală, ca în final să fie afectată şi funcţia motorie. Iniţial tegumentele vor fi palide, ulterior devenind de o culoare albastru-violacee, din cauza de lipsei de oxigen. În stadii tardive se va instala gangrena, cu pierderea membrului respectiv.
În cazul în care apar semne sau simptome de ischemie vasculară periferică trebuie să vă prezentaţi de urgenţă la spital!
Factorii de risc ai embolismului în fibrilaţia atrială
- Diabetul zaharat
- Vârsta înaintată
- Sexul feminin
- Antecedente de accident vascular cerebral sau de atac ischemic tranzitor
- Hipertensiune
- Consum de alcool
Prevenţia accidentelor vasculare cerebrale la pacienţii cu fibrilaţie atrială
S-a constatat că există două măsuri utile pentru a preveni apariţia accidentelor vasculare cerebrale la pacienţii cu fibrilaţie atrială. Aceste două măsuri sunt reprezentate de:
- terapia antiaritmică
- terapia anticoagulantă.
Pentru a putea stabili care metodă este mai eficientă în scăderea riscului s-au efectuat mai multe studii clinice. În urma lor s-a constatat că singura măsură terapeutică eficientă pentru scăderea considerabilă a riscului este terapia anticoagulantă.
Terapia antiaritmică în fibrilaţia atrială
Terapia antiaritmică este disponibilă de aproape un secol şi a rămas încă un standard în managementul fibrilaţiei atriale. Ţintele terapiei antiaritmice sunt :
- scăderea frecvenţei şi duratei episoadelor de aritmie
- scăderea mortalităţii
- scăderea frecvenţei internărilor asociate cu fibrilaţia atrială.
Practic, scopul terapiei antiaritmice în fibrilaţia atrială este acela de a menţine pacientul în ritm sinusal, ritmul normal al inimii.
O mulţime de studii au încercat să evalueze mai multe loturi de pacienţi cu fibrilaţie atrială, unii utilizând numai medicaţie antiaritmică, iar ceilalţi utilizând fie doar terapie anticoaglantă, fie terapie antiaritmică împreună cu terapie anticoagulantă. Aceste studii au arătat că pacienţii peste 60 de ani cu cel puţin un factor de risc pentru accidente vasculare cerebrale şi tratataţi doar cu antiaritmice nu beneficiază de o scădere a mortalităţii comparativ cu cei trataţi şi cu medicaţie anticoagulantă.
Terapia anticoagulantă în fibrilaţia atrială
Actual se consideră că terapia anticoagulantă este pilonul principal în ceea ce priveşte tratamentul pacienţilor cu fibrilaţie atrială. Scopul principal al terapiei anticoagulante este de a proteja creierul şi astfel a scădea riscul apariţiei accidentelor vasculare cerebrale. Desigur utilizarea terapiei anticoagulante este şi ea grevată de riscuri, cel mai mare risc fiind cel de sângerare. Din acest motiv este foarte importantă alegerea corectă a pacienţilor ce vor beneficia de pe urma acestei terapii.
Warfarina
O perioadă îndelungată warfarin a fost singurul anticoagulant aprobat în SUA pentru tratarea pacienţii cu fibrilaţie atrială. Totuşi, efectele anticoagulante ale warfarinei trebuiau să fie atent monitorizate cu ajutorul INR-ului. Dacă efectul lui este prea slab atunci nu o să prevină accidentele vasculare, iar dacă efectul său este prea puternic atunci vor apărea sângerări.
Din acest motiv dozele de warfarină necesită o monitorizare atentă, ele fiind ajustate în funcţie de valoarea INR-ului. Acesta este şi unul din dezavantaje. Un pacient tratat cu warfarină va fi nevoit să îşi facă periodic analize de sânge. Acest lucru este dezavantajos atât pentru persoanele foarte active şi ocupate, dar şi pentru cei ce locuiesc departe şi sunt nevoiţi să facă drumuri lungi, periodice pentru a-şi monitoriza INR-ul. Unul din motivele pentru care s-au introdus noile anticoagulante în tratamentul fibrilaţiei atrialea fost şi acestă labilitate a efectului warfarinei.
Acenocumarolul
Acenocumarolul este un alt anticoagulant folosit pe scară largă la pacienţii cu fibrilaţie atrială. El are un profil de siguranţă asemănător cu al warfarinei. Comaparativ cu warfarina, acenocumarolul oferă un control mai bun al INR-ului pe termen lung. Totuşi, comparativ cu anticoagulantele noi, acenocumarolul are mai multe interacţiuni medicamentoase, dabigatranul având un profil de siguranţă semnificativ mai bun.
Anticoagulantele noi
În ultimii ani au fost aprobate mai multe anticoagulante orale în managementul fibrilaţiei atriale precum:
- dabigatran
- rivaroxaban
- apixaban.
În urma mai multor studii clinice s-a constatat că aceste medicamente sunt la fel de eficiente sau chiar mai eficiente decât warfarina în ceea ce priveşte scăderea incidenţei accidentelor vasculare cardioembolice. De asemenea ele un profil de siguranţă mai bun, riscul hemoragic fiind mai mic la pacienţii trataţi cu aceste medicamente noi, decât al celor trataţi cu warfarină. Particular, ele au un risc mai mic de apariţie a accidentelor vasculare cerebrale hemoragice.
Alte avantaje ale acestor anticoagulante noi sunt reprezentate de mai puţine interacţiuni cu alte medicamente sau cu alimente, dar şi de faptul că ele nu necesită monitorizare prin teste de sânge periodice. De asemenea durata lor de acţiune este mai scurtă, astfel încât efectul lor dispare la scurt timp după ce medicaţia a fost întreruptă, faţă de warfarina. Efectul warfarinei persistă până la câteva zile de la întrerupera terapiei.
Principalul dezavantaj al acestor medicamente este reprezentat de cost mare, ele nefiind compensate, existând deja un medicament mai ieftin utilizat la scară largă.
Riscuri asociate cu terapia anticoagulantă
Principalul dezavantaj al terapiei anticoagulante este legat de apariţia hemoragiilor. Accidentele vasculare cerebrale hemoragice reprezintă cea mai de temut complicaţie a tratamentului anticoagulant. Desigur, pacienţii ce urmează un tratament anticoagulant pot prezenta:
- sângerări oculte gastrointestinale
- echimoze sau hematoame în urma unor traumatisme minore
- hemartoze
- epistaxis
- sângerări gingivale.
Asocierea antiinflamatoarelor nesteroidiene sau a terapiei antiagregante ( aspirină, clopidogrel, ticagrelol, prasugrel) la terapia anticoagulantă poate să crească riscul de sângerare.
Alte reacţii adverse sunt reprezentate de:
- anemie
- cefalee
- reacţii alergice
- stare de slăbiciune generală
- greaţă
- durere abdominaă
- edeme.
Discuţii privind terapia anticoagulantă
În ciuda efectelor adverse ale terapiei anticoagulante, ea este singura capabilă să scadă incidenţa evenimentelor cardioembolice la pacienţii cu fibrilaţie atrială. Foarte mulţi dintre pacienţii cu fibrilaţie atrială nu înţeleg necesitatea terapiei anticoagulante, atâta timp cât efectul ei nu este unul vizibil, ba chiar mulţi dintre ei resimţind efectele adverse. Totuşi, o comunicare eficientă între medic şi pacient cu explicarea atât a beneficiilor cât şi a riscurilor poate să crească complianţa acestor pacienţi.
De asemenea, trebuie cântărită foarte bine decizia începerii unui tratament anticoagulant. Beneficiile anticoagulării trebuie să depăşească în primul rând riscurile la aceşti pacienţi. O altă decizie majoră este reprezentată de decizia de a utiliza warfarina, acenocumarolul sau anticoagulantele noi. În ciuda beneficiilor adiţionale ale celor din urmă, warfarina şi acenocumarolul continuă să fie folosite la scară largă datorită costurilor mai mici. Totuşi, pentru pacienţii ce nu reuşesc să îşi monitorizeze INR-ul periodic sau prezintă reacţii adverse severe în urma tratamentului cu warfarină sau acenocumarol, se recomandă utilizarea anticoagulantelor noi.
Nu începeţi să folosiţi terapia anticoagulantă dacă acesta nu v-a fost recomandat de către un medic specialist! În cazul în care suferiţi de fibrilaţie atrială, iar medicul nu v-a recomandat încă o terapia anticoagulantă, vă recomandăm să discutaţi cu el despre acest subiect şi să nu încercaţi să vă autotrataţi!