Melanomul malign cutanat îşi are originea în melanocite, celule pigmentare prezente în epiderm şi derm. Poate afecta orice individ indiferent de vârstă, recent interesând mai frecvent tinerii – melanomul malign cu debutul în adolescenţă. „Avantajul” acestui neoplasm este posibilitatea diagnosticării precoce, prin localizarea sa la suprafaţa pielii, fiind reliefat şi vizibil.
Incidenţa melanomului malign a crescut indiscutabil în anii precendenţi – o creştere de 300% în ultimii 40 de ani. Această incidenţă sporită poate fi explicată de expunerea recreaţională, intermitentă şi brutală la soare, în special începută la vârste tinere. Cei mai susceptibili pentru dezvoltarea melanomului sunt cei cu ten deschis, păr blond sau roşcat, care au o piele fină, ce suferă din fire arsuri solare.
Alţi factori asociaţi cu un risc crescut includ un istoric familial de melanom, prezenţa unei aluniţe atipice, a unui nev melanocitic congenital gigant şi imunosupresiei. Ca şi localizare, poate să apară pe piele, mucoasa orală, ano-genitală şi esofag.
CARACTERISTICI CLINICE ŞI MORFOPATOLOGICE
Se descriu 4 tipuri histogenetice de melanoame cutanate: tipul superficial, tipul lentiginos, tipul acro-lentiginos şi tipul nodular. Melanoamele superficial, lentiginos şi acral au o perioadă de creştere superficială în care leziunea creşte în dimensiuni, dar nu penetrează în profunzime. În cursul acestei perioade de creştere, denumită radială, este cea mai probabilă vindecarea melanomului prin excizie chirurgicală. Melanomul nodular nu are o fază recognoscibilă de creştere radială şi se prezintă de obicei ca o leziune cu invazie în profunzime.
Clinic, tipurile superficial şi nodular apar oriunde, mai frecvent pe picioare, umeri, partea superioară a spatelui. Au o creştere gradată, sunt pigmentaţi şi înconjuraţi de eritem. Tipul nodular poate prezenta cruste, sângerări şi ulceraţii şi este de culoare negru-brun până la negru-albăstrui. Melanomul lentigo malign este limitat de obicei la sediile cu expunere cronică la soare.
Microscopic, se constată că în joncţiunea dermo-epidermică melanoamele au o activitate neregulată cu invadarea de celule nevice atipice maligne în profunzimea dermului. Celulele tumorale au forme şi dimensiuni diferite, dar cele mai multe sunt rotund-poligonale, cu un nucleu mare, având contur neregulat şi cu nucleol vizibil. Histologic, întâlnim predominant celule epitelioide şi fusiforme, în asociere cu celulele gigante, multinucleare, bizare. Cantitatea de melanină şi infiltratul variază de la caz la caz.
FACTORI DE PROGNOSTIC
Cel mai important factor de prognostic al melanomului este stadiul în momentul prezentării. Supravieţuirea la 5 ani pentru stadiile clinice I şi II (tumoră primară, fără semne clinice de afectare în alt loc) ajunge la 85%. Pentru stadiul III, unde ganglionii regionali sunt palpabili, supravieţuirea la 5 ani scade de la 50% la 15%, când sunt afectaţi minim patru ganglioni. Media de supravieţuire variază între 6 şi 8 luni pentru stadiile avansate, iar melanomul malign metastatic rămâne incurabil.
Profunzimea leziunii determină prognoza şi tratamentul, de aceea este foarte importantă determinarea cu precizie, în funcţie de nivelul Clark şi Breslow. Nivelele Clark sunt grupate în 5 stadii, în funcţie de gradul invaziei în raport cu straturile pielii. În ceea ce priveşte profunzimea invaziei Breslow, nivelele clasice au fost modificate în ultimii ani astfel:
- T1 corespunde unei leziuni <1 mm
- T2 corespunde unei leziuni de 1-2 mm
- T3 corespunde unei leziuni de 2-4 mm
- T4 corespunde unei leziuni >4 mm
Alte elemente ce pot sugera prognosticul tumorii pot fi :
- invazia vasculară
- prezenţa unui infiltrat inflamator limfo-plasmocitar
- semnele de regresie tumorală
ISTORIC NATURAL
Melanoamele se pot răspândi pe cale limfatică şi sanguină. Cele mai precoce diseminări apar la nivelul ganglionilor limfatici regionali. Metastazarea poate implica orice organ, dar cele mai frecvente sedii sunt ficatul, plămânul, sistemul nervos central şi glandele suprarenale. Pot să apară şi sedii neobişnuite, cum ar fi camera anterioară a ochiului. În circa 5% din cazuri, pacienţii se pot prezenta cu metastaze de melanom cu punct de plecare neprecizat.
LEZIUNI PRECURSOARE MELANOMULUI MALIGN
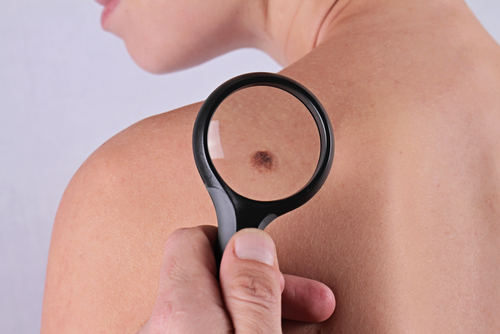
În anumite familii afectate de melanom, apar aluniţe atipice, denumite nevi displazici. Aceşti nevi par să fie transmişi după un model autosomal dominant. Melanoamele pot să apară pe nevul atipic sau pe tegumentul normal. Nevii atipici au de obicei un aspect diferit unul faţă de altul. Marginile sunt adesea slab delimitate, iar pigmentaţia este mult mai variabilă decât la nevii benigni dobândiţi. Observaţia că cel puţin 20% din melanoamele întâmplătoare apar în asociaţie cu un nev atipic face din aceşti nevi cel mai important precursor al melanomului. Precursorii mai puţin frecvenţi includ nevul melanocitar gigant congenital şi nevul melanocitar mic congenital, prezenţi la naştere sau în perioada neonatală. Leziunile sunt de obicei maro închis şi au zone fluctuante, mai deschise sau mai întunecate.
DIAGNOSTICUL DIFERENŢIAL ŞI BIOPSIA
Diagnosticul diferenţial are rolul de a deosebi leziunile pigmentare benigne de melanomul malign sau precursorii săi. Detecţia precoce a melanomului este uşurată prin aplicarea „regulii ABCD“:
A – asimetrie, leziunile benigne fiind de obicei simetrice;
B – „border”, limită neregulată, majoritatea nevilor având limite clare, nete;
C – coloraţie variată, leziunile benigne având frecvent pigment uniform;
D – diametrul > 6 mm.
Orice leziune cutanată pigmentară care şi-a modificat dimensiunea sau forma este candidată pentru biopsie. Tehnica recomandată este o biopsie prin excizie în profunzime, întrucât aceasta facilitează evaluarea anatomopatologică a leziunii. Periajul sau chiuretajul sunt contraindicate.
TRATAMENT
Tratamentul de elecţie în cazul melanomului este reprezentat de intervenţia chirurgicală. După ce diagnosticul de melanom este confirmat de biopsie, următorul pas este ”excizia largă”. Cantitatea de ţesut înlăturat depinde de profunzime, iar marginile de rezecţie vor fi controlate microscopic.
Pacienţii cu stadii precoce şi ganglioni limfatici negativi sunt monitorizaţi regulat pentru a observa orice semn de recidivă. În cazul în care sunt invadaţi ganglionii limfatici, se indică şi disecţia acestora. Atunci când cancerul s-a extins la alt organ – stadiu IV de boală – prognosticul este rezervat, iar tratamentul paleativ.
În 2011, la Congresul „American Society of Clinical Oncology” au fost prezentate beneficiile în cazul pacienţilor cu melanom cu metastaze, prin administrarea de ipilimumab – un tip de anticorp administrat iv., care stimulează limfocitele T, cu rol esenţial în răspunsul imunitar celular. Ipilimumab blochează activitatea limfocitelor citotoxice T cu antigen asociat 4 (CTLA-4), o moleculă ce se găseşte în limfocitele T care în mod normal suprimă sistemul imunitar. Prin blocarea CTLA-4, limfocitele T funcţionează mai bine şi răspunsul imunitar este stimulat. Aceasta este prima terapie care a adus îmbunătăţiri la rata de supravieţuire a pacienţilor cu melanom în stadiu avansat.
DISCUŢII
Melanomul malign este printre cele mai înşelătoare neoplazii; simple aluniţe pot deriva spre o patologie sfâşietoare, cu o incidenţă mult prea crescută. Societatea actuală formează tineri cu viziuni superficiale; încurajează bronzul artificial, limitând atenţia pe care aceştia o acordă noilor factori predispozanţi ai cancerului de piele.
Închei prin a aminti că lipsa unui tratament curativ pentru afecţiunea metastatică subliniază importanţa depistării precoce şi a prevenirii melanomului malign pentru scăderea mortalităţii.