Căutare
Căutare
Toate procedurile
Analiza detaliată
Analiza detaliată
Coma hipofizară este rezultatul unei hemoragii sau al unui infarct la nivelul hipofizei, cel mai frecvent survenite pe un adenom hipofizar, având ca manifestări caracteristice următoarele simptome: cefaleea, asociată frecvent cu greaţă, vertij, meningism; oftalmoplegie şi scăderea acuităţii vizuale; alterarea stării de conştienţă; frecvent, este asociată cu semne clinice de insuficienţă hipofizară. Coma hipofizară are o incidenţă foarte mică de 0,6 – 9,1% din tumorile hipofizare tratate chirurgical. Deşi majoritatea acestor hemoragii sunt silenţioase, coma hipofizară este diagnosticată în 2 – 9 % din adenoame, iar în circa 50% din cazuri coma apărând la pacienţi care nu erau cunoscuţi anterior cu adenom hipofizar. Riscul este similar pentru toate tipurile de tumori hipofizare şi nu depinde de dimensiunea tumorii. Cele două sexe sunt afectate în mod egal de această entitate. Vârsta variază între prima şi a opta decadă de viaţă, cel mai frecvent afectate fiind decada a cincea şi a şasea.
Deşi este o situație rară de evoluţie a unei tumori hipofizare, potenţialul letal al acestei urgenţe endocrinologice face necesară recunoaşterea sa precoce şi instituirea unei tratament adecvat. Insuficiența severă sau insuficient substituită a axelor hipofizei corticotrope și / sau tirotrofice poate induce o comă care amenință viața. Spre deosebire de insuficiența suprarenală primară (boala Addison), deficiența ACTH nu provoacă hiperpigmentare, hiperkaliemie sau pierderea de sare. Suspiciunea de comă a hipofizei necesită tratament cu 100 mg hidrocortizon intravenos, 500 μg levotiroxină intravenos și substituție cu fluide. Deoarece tiroxina accelerează degradarea cortizolului și poate precipita criza suprarenală la pacienții cu rezervație hipofizară limitată, înlocuirea hidrocortizonului trebuie să fie întotdeauna precedată de terapia levotiroxină. Testul de stimulare ACTH, testul de stimulare CRH și testul de toleranță la insulină (opțional) ar trebui efectuate după compensarea terapeutică pentru a determina funcția hipofizară (detalii aici).
Glanda endocrină (hipofiza, tiroida, paratiroidele, suprarenalele, pancreasul endocrin și gonadele – testiculul şi ovarul) este un organ care fabrică unul sau mai multe produse de secreţie, pe care le eliberează direct în sânge. Sistemul endocrin reglează reproducerea, creşterea şi dezvoltarea, homeostazia organismului, producţia, depozitarea şi utilizarea energiei prin intermediul unor substanţe (hormoni) eliberate din organe specializate (glande endocrine). Hormonii, odată sintetizaţi, sunt eliberaţi în circulaţie acţionând asupra celulelor “ţintă”, fie la distanţă de locul secreţiei (acţiune endocrină), fie în vecinătatea locului unde au fost sintetizaţi (acţiune paracrină).
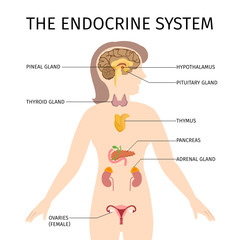
Glanda hipofiză este situată la baza craniului într-o lojă osoasă a sfenoidului denumită „şaua turcească”. Aceasta cântăreşte aproximativ 0,5 – 0,8 g şi măsoară 9 / 6 / 13 mm. Ca și poziţie, această glandă este situată inferior faţă de hipotalamus (de care este legată prin tija pituitară), având rapoarte anatomice: superior (cu chiasma optică), anterior (cu fosele nazale şi sinusul sfenoidal), posterior (cu lama patrulateră) şi lateral (cu sinusurile cavernoase).
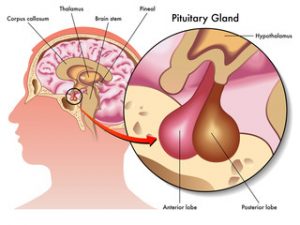
Hipofiza este alcătuită din trei lobi: anterior sau adenohipofiza (reprezintă aproximativ 75 % din glanda hipofiză), lobul intermediar hipofizar (reprezintă numai 2 % din glanda hipofiză) şi unul posterior sau neurohipofiza (reprezintă aproximativ 23 % din glanda hipofiză). Lobul anterior conţine celule somatotrope, lactotrope, tireotrope, corticotrope şi gonadotrope, responsabile pentru secreţia de: GH (somatotrop sau hormonul de creștere), PRL (prolactina), TSH (tireotrop), ACTH (adrenocorticotrop), FSH (hormonul foliculostimulant) şi LH (hormonul luteinizant), iar lobul posterior reprezintă locul de stocare al celor doi hormoni secretaţi de hipotalamus, vasopresina şi oxitocina. Lobul intermediar este alcătuit dintr-o lamă fină epitelială, care este aderentă la hipofiza posterioară. Hormonul melanocitostimulator este singurul hormon secretat de lobul intermediar hipofizar.
Tija pituitară reprezintă un element morfo-funcţional extrem de important, asigurând legătura vasculo-nervoasă între hipotalamus şi hipofiză, implicit transportul neurohormonilor hipotalamici către hipofiză. Neurohormonii hipotalamici pot fi împărţiţi în două categorii: cu rol de reglare (stimulare sau inhibare a hormonilor din adenohipofiză) cum ar fi: GH-RH (growth hormone releasing hormone), CRH (corticotropin-releasing hormone), Gn-RH (gonadotropin releasing hormone), TRH (thyrotropin releasing hormone) şi cei care ajung în scop de depozitare (în lobul posterior), cum ar fi: vasopresina şi oxitocina.
Efectele hormonilor hipofizari în organism |
|
| Hipofiza anterioară sau adenohipofiza | |
GH (somatotrop sau hormonul de creștere) |
|
TSH (hormonul tireotrop) |
|
ACTH ( hormonul adrenocorticotrop) |
|
LH (hormonul luteinizant) |
|
FSH (hormonul foliculostimulant) |
|
PRL (prolactina) |
|
| Lobul intermediar hipofizar | |
MSH (hormonul melanocitostimulator) |
|
| Hipofiza posterioară sau neurohipofiza | |
ADH (vasopresina sau hormonul antidiuretic) |
|
Oxitocina |
|
Coma hipofizară poate să apară la pacienţi fără antecedente de afectare hipofizară şi fără „factori precipitanţi” evidenţi. Pornind de la posibilii factori favorizanţi la un grup de 30 pacienţi consecutivi, Biousse realizează o clasificare a acestori factori în patru categorii:
Sunt considerate factori predispozanţi datorită modificărilor degenerative ale microcirculaţiei. Totuşi, nu există o frecvenţă mai mare a acestor afecţiuni la pacienţii cu comă hipofizară.
Sindromul Sheehan (necroza hipofizară postpartum) apare la 1 – 2% din femeile cu hemoragie masivă la naştere. În mod normal, hipofiza se hipertrofiază în timpul sarcinii, ceea ce o face mai susceptibilă la infarctizare în cazul compromiterii fluxului sanguin. În general, instalarea insuficienţei hipofizare în sindromul Sheehan se face insidios, debutând cu agalactie (absenţa lactaţiei) după naştere (datorată deficitului de prolactină), depilare pubo – axilară şi depigmentare. Tabloul clinic acu de apoplexie hipofizară este descris la o minoritate de pacienţi cu sindrom Sheehan, cazul clasic fiind cel cu amenoree postpartum, diagnosticat retrospectiv, la câţiva ani după naştere. Totuşi, sindromul Sheehan trebuie considerat o urgenţă neuroendocrină cu consecinţe severe.
Hipofiza anterioară este perfuzată de un sistem venos portal care trece prin tija hipofizară, această particularitate a vascularizaţiei contribuind cel mai probabil la frecvenţa comei hipofizare. Infarctul sau hemoragia hipofizară, cauzele comei hipofizare, pot apare în urma unei alterări a fluxului sanguin hipofizar, ceea ce poate determina fie hipoperfuzie, fie hiperperfuzie.
Sistemul port hipotalamo – hipofizar este susceptibil la compresiune – prin creşterea presiunii intracraniene (strănut, ventilaţie cu presiune pozitivă), creşterea în dimensiuni a tumorii hipofizare sau a hipofizei inseşi, cu crearea unui efect de masă, evenimente care pot determina hipoperfuzie. În unele cazuri, s-a sugerat o creştere rapidă a tumorii, cu un necesar crescut de aport sanguin care depăşeşte aportul local, dar majoritatea tumorilor care dezvoltă comă hipofizară sunt tumori cu creştere lentă.
Hemoragia hipofizară poate apare direct sau în mod secundar, ca reperfuzie după infarctul hipofizar. Printre mecansimele de acțiune ale acesteia, se află tratamentul anticoagulant, suprastimularea prin teste cu administrare exogenă de hormoni hipotalamici (cel mai des fiind incriminat TRH – thyrotropin releasing hormone și Gn-RH – gonadotropin releasing hormone), hiperperfuzia hipofizară sau ruptura vaselor devenite friabile în urma creşterii tumorale.
În general, aceste mecanisme sunt mai puţin aplicabile la coma hipofizară care apare în absenţa unei tumori hipofizare, ceea ce susține ideea contribuţiei unor factori extrinseci ca bolile sistemice, unele intervenții sau medicamente.
Semnele şi simptomele comei hipofizare variază de la moderate la foarte severe, ameninţând prognosticul vital. Vechea clasificare a comelor hipofizare în hipotermică, hipertermică, hipoglicemică, cu tulburări electrolitice şi de origine mixtă (compresiune tumorală + hipopituitarism) rămâne doar de interes istoric, în prezent aceste manifestări „grupate” practic nemaiexistând.
Cel mai frecvent, pacienţii prezintă:
Cefaleea este primul şi cel mai frecvent simptom (în 95% din cazuri), dominând tabloul clinic. Mecanismul presupus este tracţiune sau iritaţie dura mater selară, care este inervată de ramurile menigeale ale perechii V (trigemen) de nervi cranieni sau prin iritarea trigemenului de către masa în expansiune. Cefaleea poate fi: severă, brusc instalată sau retro-orbitară sau frontală la debut, dar poate deveni generalizată.
Tulburările vizuale includ diminuarea acuităţii vizuale (în 52% din cazuri) şi a câmpului vizual (în 64% din cazuri) prin compresiune de nerv şi / sau chiasmă optică:
Acestea apar în 78% din cazuri, prin prinderea perechilor III (oculomotor), IV (trohlear), VI (abducens) de nervi cranieni în evoluţia laterală spre sinusul cavernos:
Acestea sunt determinate de hemoragie subarahnoidiană sau hipertensiune intracraniană:
Aceasta este un semn de gravitate, putând indica o evoluţie letală rapidă. Intensitatea sa este variabilă, de la letargie până la stupoare sau comă. Alterarea intensă a conştienţei indică necesitatea decompresiei chirurgicale.
Afectarea endocrină poate fi tranzitorie sau permanentă, ceea ce impune reevaluare periodică după rezolvarea episodului acut. O serie de simptome pot fi sugestive pentru insuficienţa hipofizară, unele mai puţin specifice (astenia, creşterea în greutate), altele mai concrete (amenoreea, diminuarea libido-ului, depilarea pubo-axilară, depigmentarea, hipotensiunea arterială).
În urgenţă, esenţiale sunt dozarea de cortisol plasmatic și tiroxină. Ulterior, funcţia hipofizară va fi investigată prin determinări hormonale bazale şi dinamice, pentru a se putea aprecia existenţa şi severitatea deficitului funcţional. Existenţa unei valori normale (de obicei la limita inferioară) a tropului hipofizar în condiţiile deficitului de hormon periferic este un indice de insuficienţă hipofizară. Astfel, TSH nereactiv faţă de o valoare scăzută a fT4 defineşte insuficienţa tireotropă. Testele de stimulare confirmă insuficienţa hipofizară.
La bărbaţi, dacă testosteronul este scăzut şi gonadotropii sunt scăzuţi sau normali funcţia gonadică este insuficientă.
Prezenţa hiperprolactinemiei modifică atitudinea, interpretarea fiind posibilă doar după normalizarea prolactinei.
Examinare neurologică şi oftalmologică: necesară determinării naturii şi extinderii deficitului vizual; prezenţa unui deficit vizual semnificativ sau a alterării senzoriale impun decompresia neurochirurgicală de urgenţă.
Datorită localizării hipofizei în apropierea chiasmei optice, diminarea acută a câmpului vizual este un semne clasic al afectării hipofizare şi poate coma apoplexia hipofizară de alte procese intracraniene.
Mai frecvent diagnosticul diferenţial se face cu:
Evoluţia comei este variabilă şi dificil de prevăzut:
Recuperarea funcţională depinde de durata de evoluţie, de intensitatea simptomelor dar şi de aspectul morfologic al leziunii, existenţa unei singure zone hipodense intratumorală, spre deosebire de prezenţa de arii mici, unice sau multiple, este de obicei predictivă pentru rezolvarea tumorii:
Tratamentul optim al comei hipofizare este încă controversat, pe de o parte din cauza expresiei clinice şi a evoluţiei variabile, pe de altă parte din cauza experienţei limitate cu aceste cazuri. Obiectivele tratamentului comei hipofizare include: supleerea hormonilor glucocorticoizi (insuficienţă corticosuprarenaliană acută prin deficit corticotrop) și decompresie neurochirurgicală în urgență.
1) Tratament hormonal
Glucocorticoizi:
Pacienţii care nu au deficit vizual major (exceptând oftalmoplegia) nu necesită intervenţie chirurgicală imediată şi se poate tenta doar tratament conservator.
Alte deficite hormonale:
2) Tratament neurochirurgical (decompresie prin abord trans- sfenoidal)
Indicaţiile pentru intervenţia de urgenţă sunt:

Dislipidemia , Nefropatia diabetica , Sindromul insulinic autoimun cu hipoglicemie Neuropatia diabetica
© Copyright 2024 NewsMed - Toate drepturile rezervate.