Căutare
Căutare
Toate procedurile
Analiza detaliată
Analiza detaliată
Infecțiile urinare la copii reprezintă una din cele mai comune îmbolnăviri ale copilului. Acestea sunt boli inflamatorii, de cauză infecţioasă (cel mai frecvent de cauză bacteriană), ale tractului urinar şi / sau interstiţiului renal. Simptomatologia sa variază, fiind cu atât mai atipică cu cât copilul este mai mic. Un diagnostic precoce este important, deoarece infecțiile tractului urinar comportă riscuri imediate, mai ales la nou – născut. Infecţia urinară este adesea primul semn al unei uropatii subiacente (reflux, obstrucţie) al cărui prognostic pe termen lung este uneori rezervat. În ordinea frecvenţei, infecțiile urinare reprezintă a doua cauză de boală la copil, după infecţia tractului respirator, cu tablou clinic de multe ori insidios, mai ales la vârste mici.
În ultimii 30 – 50 de ani, evoluția naturală a infecțiilor de tract urinar la copii s-a schimbat ca un rezultat al introducerii antibioticelor şi al îmbunătăţirilor în serviciile pentru sănătate. Această schimbare a contribuit la nesiguranţă în privinţa modului cel mai potrivit şi mai productiv de a diagnostica şi a trata infecțiile urinare la copii şi dacă investigaţiile şi dispensarizarea sunt justificate sau nu. Poate fi dificil să se depisteze infecțiile de tract urinar la copii deoarece simptomele prezentate şi / sau semnele nu sunt specifice, în particular la copiii mai mici. Colecţia de urină şi interpretarea testelor de urină la copii nu sunt uşoare, drept urmare este posibil să nu se poată confirma mereu diagnosticul fără echivoc.
Infecțiile urinare la copii predomină la sexul masculin în primul trimestru de viață (până la 3 luni). La celelalte vârste, infecția urinară predomină la sexul feminin. Incidenţa primului episod de infecție urinară joasă (fete şi băieţi) este între 2 și 4 ani. Bacteriuria asimptomatică este mai frecventă la fetele de vârstă şcolară.
Rinichii sunt organe retroperitoneale situate de o parte și de alta a coloanei lombare, în fosele lombo-diafragmatice. Forma rinichiului este comparată, de obicei, cu aceea a unui bob de fasole. La nou – născut, rinichiul este rotunjit, ovoidal. Fiecărui rinichi i se disting: o faţă anterioară uşor convexă, o faţă posterioară uşor plană, o extremitate superioară sau pol superior rotunjit, o extremitate inferioară sau pol inferior, de asemenea rotunjit, o margine laterală convexă şi o margine medială concavă, pe care se găseşte hilul renal. Hilul renal este o despicătură situată pe marginea medială a rinichiului, mărginită de o buză anterioară mai mică şi o alta posterioară mai mare. El este străbătut de elementele pediculului renal şi conduce într-o excavaţie situată în profunzimea rinichiului, numită sinus renal.
Rinichiul este unul din organele cele mai importante în economia organismului, prin funcţiile numeroase şi fundamentale pe care le îndeplineşte:
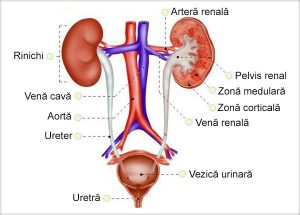
Anatomia tractului reno – urinar
Înainte să vă prezint câteva particularități ale infecțiilor urinare la copii, cu privire la cauze, simptome, complicații și tratament, am să vă definesc câțiva termeni, pentru o mai ușoară înțelegere a textului.I) Infecţie urinară – este termenul comun pentru un grup de afecțiuni care implică colonizarea bacteriană a tractului urinar, la orice nivel, de la meatul urinar la cortexul renal, urmată de eliminarea de germeni în urină. Colonizarea poate fi pasageră sau permanentă. II) Bacteriurie asimptomatică – este caracterizată prin bacteriurie semnificativă depistată prin screening în populaţia aparent sănătoasă. Este frecvent întâlnită la fetele de vârstă şcolară. III) Bacteriuria – este element patognomonic al infecţiei urinare, termen utilizat pentru prezenţa bacteriilor în urina obţinută, în mod optim, prin caterizare vezicală sau puncţie suprapubiană. Bacteriuria semnificativă este definită ca:
IV) Infecția de tract urinar simptomatică este definită ca o bacteriurie semnificativă asociată cu simptomatologie sugestivă (disurie, micţiuni imperioase, polakiurie, însoţite sau nu de febră şi dureri lombare). Se poate manifesta ca:
V) Pielonefrită cronică reprezintă condiţia patologică care asociază cicatrici renale evidenţiate imagistic, examenul histopatologic evidenţiind procesul inflamator cronic la nivelul interstiţiului renal, cu atrofii şi dilataţii tubulare, uneori cu tubi blocaţi de resturi proteice degradate. Cicatricile renale sunt vizibile la examenul macroscopic. Dacă pielonefrita se asociază cu reflux vezico – ureteral evidenţiate cistografic (în special refluxul intrarenal), termenul utilizat este de nefropatie de reflux. Modificările inflamatorii acute sunt întâlnite în infecșia de tract urinar înaltă şi dispar în medie după 6 luni de la episodul infecţios. VI) Răspunsul la tratament
|
Escherichia coli este principalul agent etiologic al infecțiilor urinare la copii, fiind responsabilă de aproximativ 75 – 90 % din cazuri. Alte bacterii comune în etiologia infecțiilor urinare sunt Klebsiella pneumoniae, Proteus (30% din cistite la băieţi), Staphylococcus saprophyticus (infecţii urinare la adolescenţii de ambele sexe şi la nou – născut). În perioada neonatală, în special la prematur, infecţiile urinare au determinare sangvină, aspect septicemic şi etiologie dominată de Escherichia coli, Salmonella, Enterobacter, Klebsiella. La pacienţii cu malformaţii reno – urinare sau anomalii funcţionale ale tractului urinar pot apărea infecţii urinare cauzate de bacterii cu virulenţă scăzută în condiţii normale (Pseudomonas aeruginosa, Staphylococcus aureus sau Staphylococcus epidermis, Hemophilus influenzae, Streptococcus agalactiae, adenovirusuri).
Cistitele acute pot fi determinate de adenovirusuri, în special la şcolari de sex masculin, manifestându-se prin febră, disurie importantă, hematurie terminală. Uretrite izolate, manifestate doar prin disurie, apar la adolescenţi, generate de microorganisme precum Chlamydia trachomatis, Neisseria gonorheae, Ureoplasma urealyticum sau Herpes simplex virus. La polispitalizaţi apar infecţii nosocominale (de spital), în etologia cărora intră germeni rezistenţi la antibiotice. Infecţiile nosocominale apar în condiţiile de modificare a florei intestinale, cateterizare urinară, anomalii structurale şi funcţionale asociate. În etiologie sunt implicaţi germeni precum Serrattia marcescens, Proteus spp., Pseudomonas aeruginosa, Escherichia coli determină doar 47 % din infecțiile urinare nosocominale.
Orice “agresiune” infecțioasă are ca rezultat inflamația căilor urinare, care la rândul ei duce la tulburări, inițial reversibile, ale motilității și tonusului diverselor segmente interesate. Toate aceste modificări nu sunt numai modele teoretice, ci pot fi obiectivate printr-o explorare urografică de rutină, care va evidenția: spasm, hipotonie sau hipertonie, hipomotilitate, reflux vezico – ureteral. În momentul în care impactul germenilor este „înalt”, la nivelul interstițiului renal (pielonefrita acută), se poate evidenția și tulburarea funcției de concentrare tubulară, cu apariția unui dezechilibru glomerulo – tubular. Perturbarea reabsorbției de sodiu duce la creșterea concentrației acestuia la nivelul tubului contort distal, cu activarea mecanismului renină – angiotensină – aldosteron.
Consecințele acesteia sunt scăderea filtrării glomerulare, retenție azotată și hipertensiune arterială. Grefarea germenilor la nivelul medularei rinichiului duce la formarea unor focare infecțioase, cu eliberarea intravasculară de toxine microbiene, responsabile de febră, frison, anemie hemolitică modificări neurologice (agitație, somnolență, convulsii) și tulburări digestive. Persistența procesului inflamator localizat interstițial înseamnă practic cronicizarea unei pielonefrite acute, mecanismul principal fiind de tip imunologic. Cronicizarea implică o evoluție progresivă cu scleroză interstițială, distrugere tubulară și glomerulară.
În afara factorilor primari (agenţii cauzali), în producerea infecțiilor urinare acţionează şi o serie de factori favorizanţi. În ordinea însemnătăţii, aceștia sunt:
Infecțiile urinare sunt un grup de boli ce au în comun prezenţa bacteriuriei semnificative, dar cu etiologie şi mecanisme de producere diferite, ca şi cu multiple diferențe în ceea ce priveşte sexul afectat predominant, vârsta, prezenţa sau absenţa anomaliilor asociate ale tractului urinar, tendinţa la recidive, răspunsul terapeutic, prognosticul imediat şi tardiv. Astfel, se descriu în prezent mai multe categorii distincte de infecții de tract urinar ale copilului.
Frecvenţa infecțiilor de tract urinar manifeste la nou – născut este de 1 – 2‰. Acestea interesează în mod deosebit sexul masculin. Debutul se produce în perioada neonatală tardivă (maximum de incidenţă în jurul vârstei de 3 – 4 săptămâni) și se observă în special la nou – născuţii cu greutate mică la naştere (prin prematuritate sau malnutriţie intrauterină).
Din punct de vedere etiologic, Escherichia coli este responsabilă în 90% din cazuri. În majoritatea cazurilor, infecțiile urinare neonatale sunt produse pe cale hematogenă (hemoculturi concomitente pozitive cu acelaşi germene; coexistenţa altor focare infecţioase: meningiene, otice, bronho – pulmonare; frecvent sunt asociate cu omfalite sau celulite supurative; în antecedentele multor nou – născuţi cu infecții urinare se depistează circumstanţe ale naşterii sugerând posibilitatea unei infecţii hematogene a parenchimului renal: travaliu prelungit, rupere a membranelor cu peste 24 de ore înainte de expulzie, febră la mamă în intervalul perinatal imediat, asfixie la naştere, posibilitatea de lichid amniotic infectat).
Frecvent, în evoluţia unei infecții urinare neonatale se întâlnesc focare de infecţie concomitente specifice ca hepatita (clinic – sindrom icteric şi hepatomegalie; biologic – icter cu bilirubină conjugată crescută, teste inflamatorii pozitive, sindrom citolitic moderat sau absent, probele de alterare funcţională a celulei hepatice pozitive) şi meningita (lichid cefalorahidian hipertensiv, albumină uşor crescută: 0,5 – 1 g‰, reacţie celulară moderată: 20 – 200 elemente/mm3, cu predominanţa limfocitelor, absenţa germenilor şi a altor modificări ale LCR la examenul biochimic). Adesea, tabloul unei infecții de tract urinar neonatale este marcat de prezenţa unor tulburări biologice severe: acidoză metabolică, anemie (hemolitică), azotemie, leucocitoză cu mielemie, coagulare diseminată intravasculară, hiponatremie. Examenul urinii este, de regulă, fără modificări semnificative, exceptând baeteriuria.
Infecțiile urinare neonatale se caracterizează, de asemenea, şi prin absenţa anomaliilor obstructive asociate ale tractului urinar. Din punct de vedere al tratamentului, obiectivele sunt:
Prognosticul imediat este sever (deces în aproximativ 20% din cazuri în faza acută, obişnuit prin sindroamele biologice severe), în timp ce prognosticul tardiv este foarte bun: tendinţă deosebit de scăzută la recidivă, nu evoluează spre pielonefrită cronică şi insuficienţă renală cronică.
În ceea ce priveşte frecvenţa, se remarcă deja preponderenţa cunoscută a sexului feminin (4% pentru fetiţe şi 0,5% la băieţi). Frecvent, germenul predominant continuă să fie Escherichia coli, asociindu-se însă şi Proteus, Klebsiella, mai rar coci gram pozitivi. În marea majoritate a cazurilor, infecțiile de tract urianr la acest grup de vârstă se realizează pe cale ascendentă.
Investigațiile paraclinice, la sugarul şi copilul mic cu infecție de tract urinar prezintă leucocitoză cu neutrofilie, granulaţii toxice în neutrofile, hiperazotemie (mai rar ca la nou – născut şi în special în formele obstructive). Sumarul de urină notează: albuminurie discretă, leucociturie, cilindri leucocitari.
În acest interval de vârstă, se remarcă o asociere frecventă a infecțiilor urinar cu malformaţiile urinare până la 80% din cazuri, în special la băieţi, fapt care atestă indicaţia urografiei la sugarul şi copilul mic de sex masculin, chiar în prezenţa unui prim puseu al infecției de tract urinar. Evolutiv, se remarcă o tendinţă, crescută la recidive, în special la fetiţe sau în cazurile asociate cu malformaţii ale tractului urinar. Prognosticul imediat al infecțiilor de tract urinar la acest grup de vârstă este favorabil, cel tardiv depinde de asocierea cu uropatiile malformative şi de numărul recidivelor.
Frecvenţa este, de asemenea, superioară la sexul feminin (1 – 1,5% la fetiţe faţă de 0,03% la băieţi, deci o netă predominanţă a sexului feminin). Din punct de vedere etiologic, pe lângă Escherichia coli – în continuare germenul cel mai des întâlnit, îndeosebi la primul puseu – se notează infecții de tract urinar produse de Proteus, Klebsiella – Aerobacter, enterococ.
Investigațiile paraclinice, la copilul mare cu infecție urinară arată: leucocitoză cu neutrofilie, creşterea VSH (viteza de sedimentare a heamtiilor), în 20% din cazuri cu creșterea ureei sangvine, modificări funcţionale tranzitorii: scăderea ratei de filtrare glomerulară, scăderea capacităţii de concentrare, scăderea capacităţii de acidifiere prin perturbarea funcţiei amoniogenetice la nivelul tubului contort distal (aceste cazuri sunt pielonefrite acute). Examenul de urină prezintă albuminurie discretă sau moderată (până la 1 g‰), hematurie tranzitorie, prezenţa leucocitelor şi a cilindrilor leucocitari.
Asocierea cu malformaţiile urinare este variabilă, îndeosebi pentru sexul masculin (până la 40%). Tendinţa la recidive este, de asemenea, variabilă, în general redusă; o tendinţă crescută la recidive se manifestă doar la cazurile asociate cu malformaţii urinare şi la sexul feminin independent de prezenţa acestora, fiind favorizată de igiena proastă a zonei anogenitale şi caracteristicile particulare ale uretrei. Prognosticul imediat este favorabil (vindecare a puseului în una – două săptămâni de la debut sub antibioterapie); prognosticul tardiv este dependent de asocierea uropatiilor malformative şi de frecvenţa recidivelor.
În marea majoritate, infecțiile urinare recidivante şi cronice la copil sunt asociate cu malformaţii urinare (până la 40% din cazuri la băieți, iar la fetiţe infecţiile urinare recidivante sau cronice pot fi neasociate cu malformaţii ale tractului urinar). Etiologic, la primul puseu predomină Escherichia coli pe măsura repetării puseelor devin predominanţi germeni: ca piocianicul (Pseudomonas aeruginosa), Proteus, Klebsiella, stafilococul. Frecvent se întâlnesc infecţii polimicrobiene. În cazurile cronice sau cu recidive frecvente, tratate repetat cu antibiotice, urocultura izolează tulpini rezistente la antibiotice.
Investigațiile paraclinice, la copii cu infecții urinare obstructive arată: semne de infecţie (leucocitoză cu neutrofilie, VSH crescut), creșterea ureei, modificarea probelor funcţionale renale (pielonefrite cronice): filtrare glomerulară renală scăzută, modificarea capacităţii de concentrare (izostenurie sau hipostenurie persistentă), acidoză metabolică, tulburări electrolitice, anemie. Examenul de urină este modificat, prezentând albuminurie moderată, hematurie şi leucociturie microscopică, prezenţa cilindrilor hialini.
În ceea ce priveşte infecțiile urinare recidivante, neobstructive, studiile au arătat că sunt cel mai frecvent reinfecţii produse pe cale ascendentă, cu germeni din tractul digestiv al bolnavilor. Se întâlnesc aproape în exclusivitate la fetiţe şi cauza recidivelor frecvente nu este încă bine cunoscută. Prognosticul este, în general, mai bun decât al infecției de tract urinar obstructive, deşi un procentaj redus pot evolua către pielonefrită cronică şi insuficienţă renală cronică, în absenţa unui tratament adecvat al puseelor şi a unei antibioticoprofilaxii prelungite.
Bacteriuriile asimptomatice pot fi întâlnite la orice vârstă, dar se notează mai frecvent la fetiţele de vârstă şcolară. În general, nu au substrat malformativ. Examenul de urină – efectuat deseori întâmplător – poate decela albuminurie şi leucociturie, dar nu rareori este normal; uroculturile demonstrează bacteriurie semnificativă. Evolutiv se remarcă o tendinţă crescută la recidive. Prognosticul infecțiilor de tract urinar asimptomatice este bun la fetiţele şcolare (la care se produc pe fond nemalformativ şi cu germeni sensibili la antibioticele uzuale) şi este rezervat dacă au debutat la vârstă mică, dacă au recidive frecvente sau dacă sunt produse de germeni rezistenţi sau de asociaţii polimicrobiene.
Investigațiile paraclinice de care dispunem în diagnosticarea infecțiilor de tract urinar sunt:
Acestea reuşesc să întărească suspiciunea de infecţie urinară, fiind utile în cazul screening-ului sau, pentru rapiditatea lor, în orientarea diagnosticului de urgenţă în stările infecţioase severe, de localizare şi etiologie neprecizată la sugar şi la copil.
Dipstick test urină
Urocultura constituie argumentul hotărâtor al diagnosticului. Singura metodă care are valoare în practică este urocultura cantitativă.
În legătură cu practicarea uroculturii sunt de făcut următoarele precizări:
Următoarea etapă constă în replicarea culturii pe medii selective pentru identificarea germenului. În cazul unor altor germeni decât Escherichia coli la primul puseu, în recăderile sau reinfecţiile cu orice tip de germen, inclusiv Escherichia coli, în cazul uroculturii pozitive după 48 de ore de tratament, executarea antibiogramei este obligatorie.
La nou – născut şi fetiţele între 0 – 3 ani, în condiţii speciale (imposibilitatea recoltării corecte, necesitatea diagnosticului de urgenţă) sunt indicate metode deosebite de colectare a urinii pentru urocultura: puncţia suprapubiană şi, respectiv, cateterismul vezical cu sondă Nelaton sterilă. Urina vezicală astfel recoltată fiind sterilă, orice creştere de germeni înseamnă de obicei infecţie.
Depistarea leucocituriei (piuriei) semnificative constituie un alt criteriu diagnostic. Se realizează fie prin numărătoarea leucocitelor în urina proaspătă necentrifugată, examinată în celula Fuchs – Rosenthal sau între lamă şi lamelă (rezultatele sunt prezentate la criteriile de diagnostic), sau folosind mai laborioasa probă Addis (valori patologice: eliminarea a peste 1.000 leucocite pe minut). Trebuie subliniat încă o dată însă că, pentru diagnosticul infecției de tract urinar, criteriul bacteriuriei semnificative primează asupra celui al piuriei, cu condiţia ca la recoltarea, transportul şi examenul urinii să fi respectate normele impuse mai sus şi să practicăm în cazurile dubioase mai multe uroculturi (în general trei), care să ne dea acelaşi rezultat bacteriologic.
Ecografia arată dimensiunile rinichiului, raportul dintre medulară şi corticală decelând existenţa hidronefrozei şi / sau a microabceselor formate în urma infecțiilor de tract urinar.
Deoarece tratamentul în suspiciunea unei infecții de tract urianr debutează, în general, când agentul cauzal este identificat, tratamentul empiric al infecției de tract urinar se bazează pe datele clinice ale copilului, grupa de vârstă dominantă pentru anumiți agenți uropatogeni cuplată cu sensibilitatea antimicrobiană a acestora în comunitatea respectivă, complianța pacientului și capacitatea de efectuare cu perseverență a terapiei.
Regimul igieno – dietetic în infecția urinară este adjuvant și implică: regim lichidian bogat, micţiuni regulate, golirea vezicii înainte de culcare, combaterea constipaţiei.
Următoarele principii stau la baza tratamentului infecţiilor tractului urinar:1) În majoritatea circumstanţelor, trebuie obţinută o cultură urinară cantitativă, un frotiu utilizând coloraţia Gram sau un test diagnostic alternativ rapid, pentru a confirma infecţia înainte de începerea tratamentului. Când sunt obţinute culturi, trebuie folosite teste de sensibilitate antimicrobiană pentru dirijarea terapiei. 2) Factorii ce predispun la infecţie, cum sunt obstrucţia şi calculii, trebuie identificaţi şi corectaţi dacă este posibil. 3) Reducerea simptomelor clinice nu indică totdeauna vindecarea bacteriologică. 4) După ce tratamentul este complet, fiecare etapă de tratament trebuie clasificată ca eşec (simptomele şi / sau bacteriuria nu au fost eradicate în timpul terapiei sau în culturile imediat post – tratament) sau ca vindecare (rezoluţia simptomelor şi eliminarea bacteriuriei). Infecţiile recurente trebuie clasificate în infecţii cu aceeaşi tulpină, infecţii cu tulpini diferite, în infecţii precoce (în decurs de două săptămâni de la oprirea terapiei) sau infecţii tardive. 5) În general, infecţiile necomplicate limitate la tractul urinar inferior răspund la cure scurte de terapie, în timp ce infecţiile tractului superior necesită perioade mai lungi de tratament. După terapie, recurenţele precoce cu aceeaşi tulpină pot fi rezultatul unui focar infecţios nerezolvat din tractul superior, dar deseori (în special după o terapie de scurtă durată pentru cistită) rezultă mai degrabă dintr-o colonizare vaginală persistentă, decât dintr-o infecţie vezicală recurentă. Recurenţele la mai mult de două săptămâni după oprirea terapiei reprezintă aproape totdeauna reinfecţii cu o nouă tulpină. 6) Infecţiile dobândite în comunitate, în special infecţiile iniţiale, sunt datorate de obicei tulpinilor sensibile la antibiotice. 7) La pacienţii cu infecţii repetate, manevre instrumentale sau cu spitalizare recentă trebuie suspectată prezenţa de tulpini rezistente la antibiotice. |
Pentru a se observa eficienţa tratamentului, se face urocultura de control la 72 ore de la începutul tratamentului şi la 72 ore de la încheierea tratamentului. În caz de infecţie cu germeni rezistenţi la antibiotice şi în infecţiile urinare care apar pe fond malformativ se vor utiliza antibiotice administrate intravenoase. Se pot face cure de tratament de câte 10 zile cu alternarea antibioticelor pentru a evita instalarea rezistenţei microbiene. Pentru infecțiile de tract urinar joase, se vor utiliza Acidul nalixidic, Cotrimoxazol, Amoxicilină, cefalosporine şi Gentamicină în doze în conformitate cu vârsta, greutatea, prezenţa complicaţiilor, etc. Pentru infecțiile de tract urinar înalte, se vor utiliza cefalosporine de generația II sau III, sau aminoglicozide. În cazul sugarilor sau copiilor mici, spitalizarea este obligatorie și se începe cu antibiotice pe cale intravenoasă, trecându-se ulterior pe cale orală.
Terapia antibiotică orală în infecțiile urinare la copii
| Medicament | Doza zilnică (mg / kg corp / zi) | Frecvenţa |
| Ampicilină | 50 – 100 | La 6 ore Interval |
| Amoxicilină | 20 – 40 | La 8 ore Interval |
| Augmentin | 20 – 40 | La 8 ore Interval |
| Trimethoprim – Sulfametoxazol | 8 | La 6 ore Interval |
| Cefalexin | 25 – 50 | La 6 ore Interval |
| Cefaclor | 20 | La 8 ore Interval |
| Cefixim | 8 | La 12 – 14 ore interval |
| Cefadroxil | 30 | La 12 – 14 ore interval |
| Ciprofloxacin | 20 – 40 | La 12 ore Interval |
| Acid nalidixic | 55 | La 6 ore Interval |
| Nitrofurantoin | 5 – 7 | La 6 ore Interval |
Terapia antibiotică parenterală în infecțiile urinare la copii
| Medicament | Doza zilnică (mg / kg corp / zi) | Frecvenţa |
| Gentamicină | 7,5 | La 8 ore Interval |
| Tobramicină | 7,5 | La 8 ore Interval |
| Ciprofloxacin | 15 – 30 | La 8 ore Interval |
| Cefazolin | 25 – 50 | La 6 – 8 ore Interval |
| Cefotaxim | 50 – 180 | La 4 – 6 ore Interval |
| Ceftriaxonă | 50 – 75 | La 12 – 14 ore interval |
| Cefepim | 100 | La 12 ore interval |
| Ampicilină | 50 – 100 | La 6 ore Interval |
| Ticarcilină | 50 – 200 | La 4 – 8 ore Interval |
Măsurile profilactice se efectuează în funcţie de factorii favorizanţi şi se face în caz de recidive frecvente în primele 6 luni de la debutul bolii şi se foloseşte, ca tratament, jumătate din doza minimă cu care s-a obţinut sterilizarea urinii. În asocierea infecțiilor urinare cu malformaţii reno – urinare, după tratarea fazei acute, se poate recurge la corecţie chirurgicală a malformaţiei.
Recurenţa se întâlneşte în 40 – 50% cazuri, chiar în absenţa malformaţiilor. Terapia profilactică se aplică în doze unice, seara la culcare, 1/4 – 1/3 din doza de atac și se face cu Nitrofurantoin, Trimetoprim sau Cefaclor. Aceasta se aplică tuturos pacienților în cazul:
Fireşte că prognosticul infecțiilor urinare la copii este diferit în fiecare formă clinică şi elementele de prognostic au fost anticipate la descrierea clinică. O serie de elemente ale prognosticului pe termen lung încep abia în prezent să fie elucidate prin studii prospective. Pentru aprecierea, în general, a importanţei pe care o joacă în evoluţia ulterioară a copiilor cu infecții urinare la această perioadă de vârstă, sunt de făcut două consideraţii importante:
Există părerea că majoritatea cazurilor de insuficienţă renală cronică determinate de pielonefrita cronică de la adult sunt consecinţa infecţiilor urinare cu debut deja în copilărie. Faţă de această posibilitate, medicul pediatru trebuie să urmărească combaterea unei evoluţii posibil grave în viitor a unei infecții de tract urinar în fiecare caz în parte. Acest obiectiv poate fi îndeplinit prin realizarea următoarelor obiective:

Cistita , Anomalii ale sanilor , Atrofia vaginală - cauze, diagnostic, tratament Cancerul de col uterin

Dislipidemia , Nefropatia diabetica , Sindromul insulinic autoimun cu hipoglicemie Neuropatia diabetica

Bronșita acută , Infectia cu citomegalovirus la copil , Infectii urinare la copii Răceala la copii

Atac ischemic tranzitor , Ateroscleroza , Boala obstructivă carotidiană (Stenoza carotidiană) Diabetul zaharat si bolile cardiovasculare
© Copyright 2024 NewsMed - Toate drepturile rezervate.